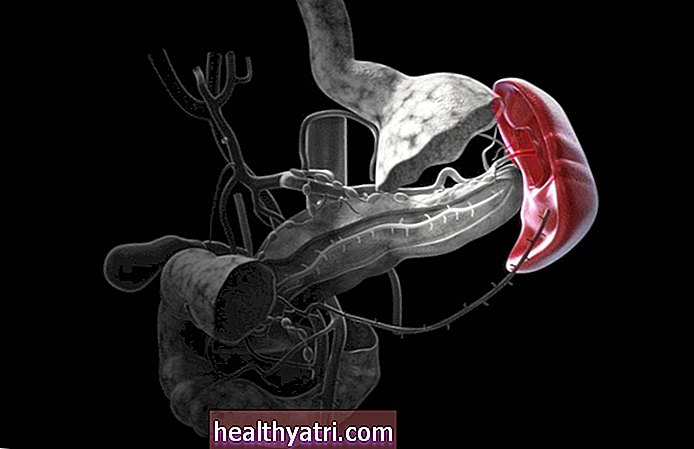
A síndrome de May Thurner ocorre quando a artéria ilíaca direita cruza a veia ilíaca esquerda. Ocasionalmente, isso pode levar à compressão da veia ilíaca naquele local. Essa mudança na anatomia aumenta a chance de desenvolver uma trombose venosa profunda (TVP).
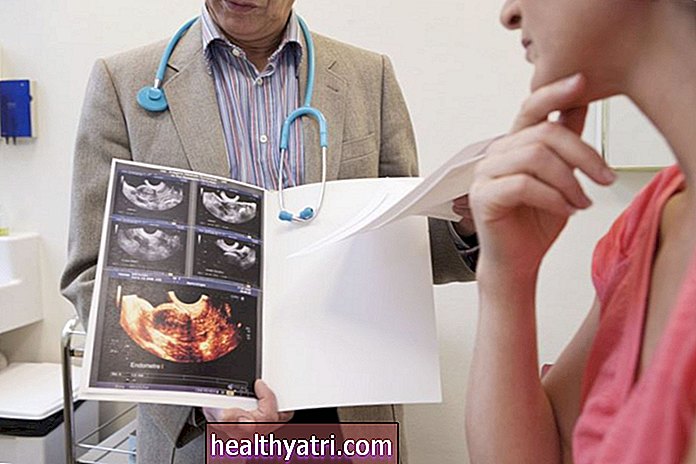
Imagens Tetra / Getty ImagesSintomas da Síndrome de May Thurner
Os sintomas de May Thurner podem incluir dor e / ou inchaço. A síndrome de May Thurner ocorre mais comumente em mulheres de 20 a 50 anos. Freqüentemente, é diagnosticado durante o tratamento da TVP.
Aumento do risco de coágulos sanguíneos
A compressão da veia ilíaca comum esquerda causa irritação / lesão ao vaso sanguíneo, resultando no espessamento da parede do vaso sanguíneo. Esse espessamento da parede do vaso sanguíneo causa acúmulo de sangue (também chamado de estase), o que aumenta o risco de formação de coágulos. Este fator de risco, combinado com outros fatores de risco para a formação de coágulos, como contracepção hormonal (pílulas anticoncepcionais) ou incapacidade prolongada de andar após a cirurgia, pode aumentar ainda mais esse risco.
Diagnóstico
O diagnóstico da síndrome de May Thurner não pode ser feito com ultrassom, por ser um local difícil de visualizar com essa modalidade. A síndrome de May Thurner deve ser considerada como a causa de um coágulo sanguíneo não provocado (sem causa conhecida como trauma ou infecção) na perna esquerda, especialmente se houver mais de um coágulo na perna esquerda.
O diagnóstico geralmente requer imagens mais específicas dos vasos sanguíneos pélvicos, como venografia por TC (CAT) ou venografia por ressonância magnética (RM das veias). O ultrassom intravascular (ultrassom dentro do vaso sanguíneo) pode ser muito útil para visualizar a compressão da veia ilíaca comum esquerda.
Depois de descobrir a síndrome de May Thurner, a maioria dos especialistas recomendará uma avaliação investigativa de outros fatores de risco para a formação de coágulos. Isso geralmente é chamado de investigação hipercoagulável.
Opções de tratamento
Se houver coágulo sanguíneo, é necessário o tratamento com anticoagulação. Infelizmente, o tratamento de longo prazo com anticoagulação (anticoagulantes como heparina, enoxaparina ou varfarina) não é suficiente, porque o coágulo deve ser removido para prevenir o desenvolvimento da síndrome pós-trombótica. O tratamento com medicamentos "destruidores de coágulos", como o ativador do plasminogênio tecidual (tPA) ou trombectomia (remoção mecânica do coágulo), geralmente é necessário no momento do diagnóstico; O tPA geralmente é administrado por meio de um cateter diretamente na área do coágulo. É provável que esses procedimentos sejam realizados por um radiologista intervencionista ou um cirurgião vascular.
Tratar o coágulo sanguíneo é apenas uma parte do tratamento. A remoção do coágulo sanguíneo não tratará o problema subjacente de compressão da veia ilíaca comum esquerda, colocando-a em alto risco de formação de coágulo. Para evitar a formação de coágulos sanguíneos, um stent - uma pequena tela de arame - pode ser colocado para manter a veia aberta. Esses tratamentos (tPA, trombectomia, colocação de stent) podem ocorrer concomitantemente ao ultrassom intravascular, permitindo a confirmação do diagnóstico e o tratamento definitivo.
No período imediato (até 3-6 meses) após a colocação do stent, o tratamento de anticoagulação será continuado, mas pode não ser necessário a longo prazo.
















-for-migraines.jpg)