Os testes genéticos para câncer de pulmão envolvem testes de laboratório realizados em uma amostra de sangue ou tecido tumoral para determinar se o DNA das células cancerosas que contém têm mutações genéticas ou outras alterações que iniciam o desenvolvimento ou crescimento do câncer. Se mutações tratáveis forem identificadas por testes genéticos de câncer de pulmão, seu oncologista pode usar essas informações para prescrever medicamentos que visam especificamente suas anormalidades genéticas.
Entre os muitos benefícios das terapias direcionadas está que elas podem, de várias maneiras, bloquear o que é essencialmente alimentar as células cancerosas e permitir que elas proliferem - sem prejudicar as células saudáveis. Isso é diferente para cada pessoa, mesmo para quem tem o mesmo tipo de câncer de pulmão.
Os testes genéticos descobrem o que está por trásseucâncer e agora é uma parte rotineira do tratamento do câncer de pulmão.
Imagens Monty Rakusen / Getty
O papel da genética no câncer de pulmão
O câncer de pulmão ocorre quando as células nos pulmões se multiplicam de forma incontrolável devido a mutações genéticas. Quando um gene é exposto a toxinas no meio ambiente, ou quando ocorre um erro na divisão celular, pode ocorrer uma mutação (mudança).
Todos os genes são compostos de sequências variáveis de quatro aminoácidos (chamados de bases) - adenina, tirosina, citosina e guanina. Em alguns casos, uma mutação significa que uma base é substituída por outra, como a adenina em vez de guanina. Em outros casos, as bases podem ser inseridas, excluídas ou reorganizadas de alguma forma.
Os dois principais tipos de mutações que podem levar ao câncer são as mutações do driver e as mutações do passageiro. Os genes drivers têm um papel direto no processo de início do câncer, conhecido como oncogênese. Depois de iniciar o câncer, esses genes mutantes literalmente alimentam o crescimento de células cancerosas. No câncer de pulmão, pode haver mais de um tipo de gene condutor. Os pesquisadores estimam que 51% dos cânceres de pulmão são positivos para mutações de driver conhecidas.
Assim como alguém pode ser o passageiro de um carro, alguns genes mutantes estão presentes em um tumor, mas não estão impulsionando o crescimento das células cancerosas - eles estão apenas acompanhando. Essas células neutras superam significativamente as células condutoras. Novamente, o número de genes passageiros varia de tumor para tumor, mas alguns tumores podem ter mais de 1.000 dessas mutações.
Importância dos testes genéticos
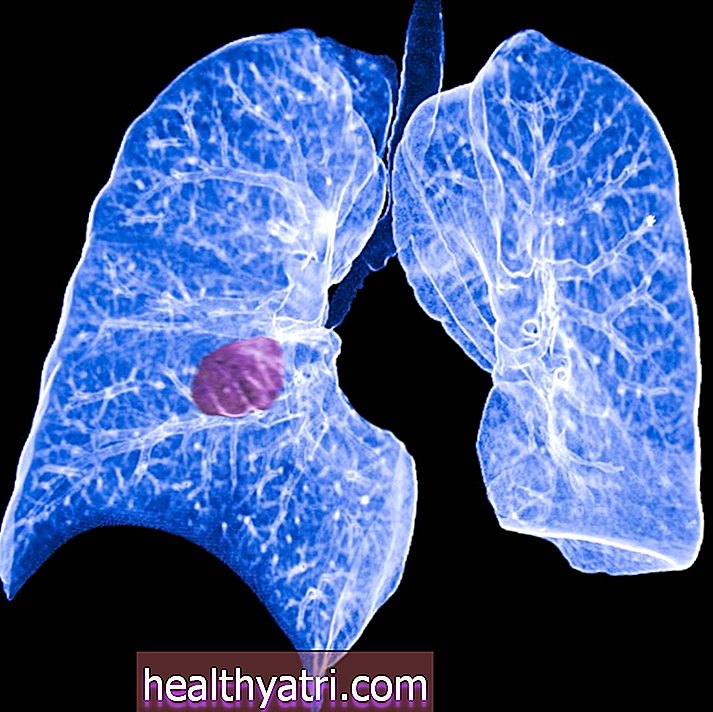
Um dos avanços mais empolgantes no tratamento do câncer de pulmão veio da compreensão das alterações genéticas no câncer de pulmão de células não pequenas (NSCLC), que é responsável por cerca de 80% a 85% dos cânceres de pulmão. o câncer tende a crescer mais lentamente do que o câncer de pequenas células do pulmão (CPPC), uma forma agressiva que é categorizada pelo pequeno tamanho das células cancerosas quando examinadas ao microscópio.
Menos se sabe sobre as mutações que levam ao câncer de pulmão de pequenas células, que é responsável por cerca de 10% a 15% dos cânceres de pulmão e já se espalhou quando é diagnosticado. O câncer de células pequenas do pulmão é geralmente tratado com quimioterapia e radiação.
Se você foi recentemente diagnosticado com câncer de pulmão de células não pequenas, especialmente adenocarcinoma de pulmão, o teste genético - também conhecido como perfil molecular ou teste de biomarcador - é uma maneira de identificar mutações específicas do driver que seus médicos podem ser capazes de atacar com medicamentos.
As terapias direcionadas são uma forma de medicina de precisão, o que significa que são selecionadas para você com base em informações precisas sobre sua doença específica. Em contraste, com a quimioterapia convencional, todos recebem os mesmos medicamentos, ou o tratamento é personalizado apenas com base na sensibilidade a certos efeitos colaterais.
Os benefícios da terapia direcionada são muitos. Entre eles:
- As drogas quimio atacam todas as células que se dividem rapidamente - cancerosas ou não - e representam um risco de toxicidade. As terapias direcionadas atacam apenas uma anormalidade específica presente nas células cancerosas, o que resulta em muito menos desconforto e uma melhor qualidade de vida durante o tratamento.
- Algumas terapias direcionadas também podem impedir que os vasos sanguíneos se formem e alimentem os tumores cancerígenos; angiogênese é o processo pelo qual novos vasos sanguíneos se formam.
- Com drogas quimioterápicas, entre 20% e 30% dos pacientes respondem ao tratamento e a taxa de sobrevida livre de progressão é estimada em cerca de três a cinco meses. As drogas de terapia direcionada permitem taxas de resposta mais altas e taxas de sobrevida livre de progressão mais longas.
O que os testes genéticos procuram
Tanto quanto se sabe sobre anormalidades genéticas por trás do câncer de pulmão, esta é uma área relativamente nova da ciência médica. Supõe-se, então, que haja mais por trás do crescimento das células cancerosas do que ainda não foi descoberto.
Algumas das mutações ou alterações nas proteínas de sinalização (biomarcadores) no câncer de pulmão que são detectáveis com testes genéticos hoje incluem:
- Mutações de EGFR: Alguns tipos de câncer de pulmão superproduzem o receptor do fator de crescimento epidérmico (EGFR), uma proteína envolvida no crescimento e divisão celular. As células mutantes crescem muito rápido. Essa mutação é comum em pessoas com câncer de pulmão que nunca fumaram.
- Mutações KRAS: um gene que carrega instruções para uma proteína KRAS pode ser danificado. Em vez da proteína normal, as células podem produzir outra que não consegue regular o crescimento de maneira adequada.
- Rearranjos ALK: cerca de 5% dos NSCLCs produzem proteínas ALK anormais que fazem com que as células cancerosas cresçam e se espalhem. As proteínas anormais são o resultado de uma fusão de dois genes conhecidos como linfoma quinase anaplásico (ALK) e proteína semelhante a microtúbulos associada a equinoderme 4 (EML4).
- Rearranjos ROS1: cerca de 1% a 2% do NSCLC tem um rearranjo em um gene chamado ROS1. Essa mutação é semelhante ao rearranjo ALK, pois é uma fusão de ROS1 com outro gene e produz uma proteína anormal. Os rearranjos ALK e ROS1 são tão semelhantes que algumas terapias direcionadas podem funcionar em ambas as condições.
- Amplificações de MET: Alguns cânceres envolvem uma mutação do gene de transição epitelial mesenquimal (MET), que os faz produzir proteínas anormais e leva ao crescimento e disseminação do câncer.
- Mutações BRAF: comum em fumantes, essa mutação afeta as proteínas B-Raf e pode aumentar a disseminação do câncer.
- Mutações RET: Um gene RET nas células cancerosas muda e forma proteínas RET que causam a proliferação celular.
- Mutações NTRK: uma fusão ocorre entre uma parte do cromossomo contendo um gene NTRK e um gene em outro cromossomo, produzindo proteínas chamadas proteínas de fusão TRK que causam o crescimento celular anormal.
Para ter uma ideia do impacto da descoberta de tal mutação, os medicamentos que têm como alvo as mutações do EGFR resultam em uma taxa de resposta de 75% e taxas de sobrevida livre de progressão de nove a 13 meses. Com drogas que visam rearranjos de ALK, a taxa de resposta é de 60% com uma taxa de sobrevivência livre de progressão de nove meses.
Quem deve ser testado?
Embora existam mutações hereditárias no câncer de pulmão (também chamadas de mutações na linha germinativa) que fazem parte de sua composição genética no nascimento e podem ser transmitidas de pai para filho, aumentando o risco de desenvolver câncer de pulmão, quase todas as mutações genéticas relacionadas à doença são adquiridas . Isso significa que ocorrem devido à exposição a agentes cancerígenos que danificam o DNA das células.
Essas mutações, ou mutações somáticas, não estão presentes no nascimento (e não ocorrem nas famílias), o que significa que qualquer pessoa pode desenvolvê-las. É por isso que o teste genético para câncer de pulmão é recomendado para todos os pacientes.
Estima-se que as mutações driver que resultam no desenvolvimento de câncer estejam presentes em até 70% das pessoas com adenocarcinoma de pulmão.
Entre os fatores que podem aumentar o risco de desenvolver mutações adquiridas no câncer de pulmão estão:
- Fumaça de tabaco (primeira e segunda mão)
- Poluição do ar
- Radon
- Amianto
- Certos metais ou produtos químicos
- Terapia de reposição hormonal
- Condições pulmonares: tuberculose, asma e DPOC estão entre as doenças que aumentam o risco de câncer de pulmão. Se você tem DPOC, por exemplo, seu risco de câncer de pulmão é duas a quatro vezes maior do que aqueles sem DPOC.
Métodos de teste genético para câncer de pulmão
Se você for diagnosticado com qualquer estágio de câncer de pulmão, seu médico provavelmente solicitará testes para verificar a existência de biomarcadores.
Existem dois tipos básicos de teste genômico para câncer de pulmão. Isso envolve a coleta de uma amostra de tecido ou de sangue.
Biópsia de Tecido
A biópsia de tecido é o procedimento padrão pelo qual os médicos obtêm uma amostra para teste genético. No entanto, se o seu médico estiver planejando remover cirurgicamente o câncer, independentemente de sua composição genética, uma amostra do tumor excisado será salva após a operação para análise.
Muitos centros acadêmicos de câncer oferecem testes no local, ou seu oncologista pode enviar sua amostra de tecido a empresas e laboratórios para testes abrangentes.
Teste de Sangue
Cada vez mais, os médicos pedem uma biópsia líquida, além de uma biópsia de tecido. A biópsia líquida é um exame de sangue que verifica se há células cancerígenas circulando no sangue e pode ser usado para detectar mutações genéticas nessas células.
Existem vantagens em uma biópsia líquida:
- Não representa risco de infecção, pneumotórax (pulmão colapsado) ou outras complicações associadas à biópsia de tecido
- Oferece uma boa alternativa se o tumor estiver em um local de difícil acesso
- É menos invasivo
- Permite que os médicos comparem facilmente várias amostras ao longo do tempo para ver como você está respondendo ao tratamento
Como os resultados aconselham o tratamento
Com base nas mutações identificadas, você pode ser combinado com um medicamento-alvo ou qualificado para entrar em um ensaio clínico.
Existem várias terapias disponíveis para atingir mutações específicas que podem estar envolvidas no câncer de pulmão, e pesquisas estão em andamento para desenvolver mais.
Seu médico irá considerar as opções de medicamentos aprovadas para sua mutação específica (se houver). Por exemplo, embora os rearranjos de ALK possam ser tratados com um dos cinco medicamentos diferentes aprovados pela Food and Drug Administration (FDA) dos EUA, apenas um medicamento é aprovado para amplificações de MET.
A identificação de mutações também pode fornecer ao seu médico informações adicionais - como a probabilidade de o câncer voltar a ocorrer - que podem ajudar em outras decisões de tratamento, como cirurgia.
Se você recebe ou não uma terapia direcionada sozinha ou em conjunto com outro tratamento, depende do seu caso e do tipo de câncer de pulmão.
Opções de terapia direcionadas para câncer de pulmãoResistência ao Tratamento
Descobrir uma mutação tratável por meio de testes genéticos para câncer de pulmão é encorajador no sentido de que pode ajudar a formar um plano de tratamento mais personalizado. Mas é importante saber que quase todas as pessoas inevitavelmente se tornam resistentes aos tratamentos direcionados disponíveis atualmente. Existem muitos mecanismos pelos quais isso ocorre, tornando difícil encontrar uma solução. A pesquisa está em andamento em ensaios clínicos, avaliando tanto o uso de substituição de uma segunda droga para direcionar as mutações quanto a combinação de drogas que usam diferentes alvos ou mecanismos para atacar a célula cancerosa.
Uma palavra de Verywell
A capacidade de compreender o perfil molecular dos tumores de pulmão é uma área de pesquisa extremamente excitante e é provável que novas terapias direcionadas para mutações recém-identificadas sejam continuamente disponibilizadas à medida que os ensaios clínicos buscam opções mais eficazes.
Se você foi diagnosticado com câncer de pulmão, especialmente adenocarcinoma de pulmão ou câncer de pulmão de células escamosas, converse com seu médico sobre o teste genético. Se seus resultados mostrarem um biomarcador genético, pesquise os tratamentos disponíveis e entre em contato com outras pessoas que tenham o mesmo diagnóstico. Existem muitas oportunidades promissoras para aqueles com esses tipos de câncer, incluindo medicamentos que permitem que você controle o câncer por longos períodos de tempo, como faria com uma doença de longa duração como o diabetes.