A cirurgia para corrigir uma hérnia vaginal, também chamada de prolapso de órgão pélvico (POP), pode ajudar a restaurar a integridade dos tecidos e músculos comprometidos destinados a manter os órgãos pélvicos como a bexiga e o reto no lugar. Conhecida como cirurgia POP, o procedimento visa reduzir sintomas como pressão pélvica e vazamentos de urina, colocando as estruturas pélvicas de volta em posição e criando cirurgicamente suporte para evitar que caiam em direção ou fora da vagina.
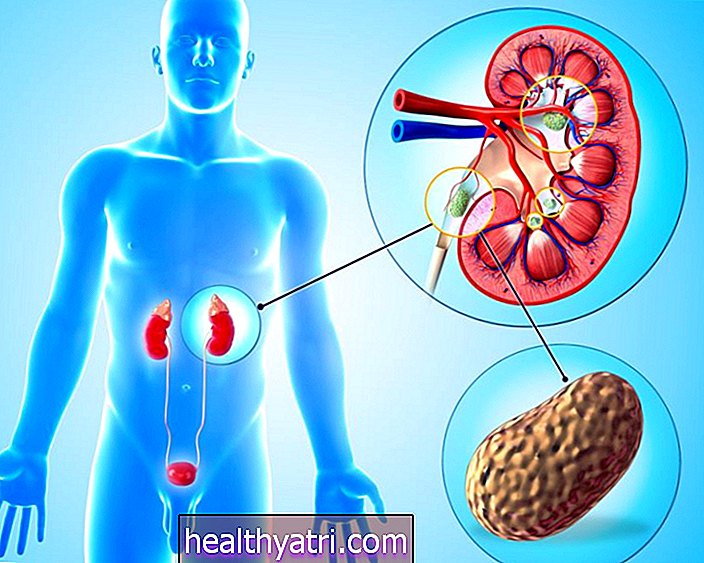
NORRIE3699 / Getty ImagesO que é cirurgia de prolapso de órgão pélvico?
A cirurgia POP é uma operação que levanta órgãos pélvicos afundados para dentro ou para fora da vagina. A herniação da bexiga é a mais comum delas, mas o reto, o útero, o intestino e o colo do útero também podem fazer isso.
Este tipo de cirurgia envolve o reforço de ligamentos e músculos com suturas. Se o tecido conjuntivo e os músculos existentes não puderem ser reparados ou fortalecidos adequadamente dessa forma, uma malha artificial - um dispositivo médico semelhante a uma tela - pode ser colocada para fornecer o suporte adequado.
Abordagens Cirúrgicas
A correção cirúrgica do prolapso de órgão pélvico pode ser feita por via transvaginal (através da vagina), laparoscopicamente (com uma pequena incisão abdominal inferior) ou como um procedimento assistido por robô. Todas essas abordagens minimamente invasivas são feitas com um dispositivo cirúrgico equipado com uma câmera.
Às vezes, operações extensas com histerectomia (remoção do útero) são feitas com uma laparotomia aberta e uma grande incisão abdominal inferior. Com um procedimento aberto, seu cirurgião visualizará seus órgãos pélvicos diretamente.
A cirurgia de prolapso vaginal é feita com anestesia geral para controle da dor.
Procedimentos
Existem vários procedimentos considerados cirurgias POP:
A cirurgia reconstrutiva pode ser realizada para manter a posição das estruturas pélvicas. E às vezes é feita uma cirurgia obliterativa, na qual a parede vaginal é estreitada cirurgicamente como meio de sustentar as estruturas pélvicas. (Isso faz com que a relação sexual vaginal futura não seja mais possível.)
Contra-indicações
Você pode não conseguir fazer a cirurgia de prolapso de órgão pélvico se tiver um alto risco de complicações. Por exemplo, uma história de aderências (cicatrizes cirúrgicas), doenças médicas graves ou um distúrbio hemorrágico pode levar a problemas substanciais após a cirurgia.
A cirurgia de prolapso de órgão pélvico pode envolver uma histerectomia se o útero estiver prolapsado. Às vezes, o reparo cirúrgico para apoiar o útero não é possível ou pode haver um alto risco de outro prolapso se o tecido de suporte circundante estiver especialmente fraco ou atrofiado (afilado). Como uma mulher não pode engravidar e terá menopausa médica se uma histerectomia for feita e os ovários também removidos, a decisão de remover o útero deve ser tomada com essas considerações em mente.
Riscos potenciais
Existem efeitos colaterais associados à anestesia geral e cirurgia. Além disso, a cirurgia de prolapso de órgão pélvico pode causar:
- Sangrando
- Infecções
- Lesão nas estruturas da pelve
- Aderências
Preocupações com malha cirúrgica
A Food and Drug Administration (FDA) emitiu uma declaração sobre as possíveis complicações da malha cirúrgica, que incluem dor, prolapso recorrente e lesões que requerem intervenção cirúrgica. A tela transvaginal está associada a uma taxa de complicações mais alta do que a tela colocada no abdome.
Com tudo isso dito, a tela cirúrgica pode ser altamente eficaz no tratamento cirúrgico de POP. Você e seu médico devem discutir os riscos e benefícios da tela cirúrgica no seu caso e se o seu uso é ou não recomendado.
Objetivo da cirurgia POP
A cirurgia de prolapso de órgão pélvico é realizada para remover a pressão dos órgãos pélvicos na vagina. A pressão pode causar uma variedade de complicações, incluindo incontinência urinária ou fecal, infecções e erosão do tecido vaginal.
Existem diferentes tipos de hérnias vaginais:
- A cistocele é a herniação da bexiga para a vagina e está localizada na parede vaginal anterior (parede frontal da vagina).
- A uretrocele é uma flacidez da uretra, que é o ducto pelo qual a urina passa antes de sair do corpo.
- A retocele é uma herniação do reto para a vagina e está localizada na parede vaginal posterior (parede posterior da vagina).
- Uma enterocele é uma hérnia do intestino delgado para a vagina e geralmente resulta da perda de suporte pélvico na parte superior da vagina, próximo ao colo do útero.
- Prolapso uterino é a herniação do útero para a vagina e resulta da fraqueza dos ligamentos cardinais ou útero-sacros que sustentam o útero.
Lesões ou fraquezas nos músculos do assoalho pélvico podem fazer com que os órgãos pélvicos caiam na vagina. Quando as estruturas de suporte pélvico enfraquecem, é provável que dois ou três órgãos pélvicos possam cair juntos; você pode ter uma cistocele com uretrocele ou outra combinação de prolapso.
A maioria das mulheres com prolapso de órgão pélvico, na verdade, não experimenta nenhum efeito perceptível, caso em que geralmente não são necessárias intervenções.
Mas quando os sintomas ocorrem, eles podem incluir:
- Saliência na vagina
- Peso, plenitude, dor ou puxão na vagina, muitas vezes piorando no final do dia ou durante a evacuação
- Dificuldade em esvaziar completamente a bexiga
- Dor ao urinar
- Dificuldades sexuais
- Infecções do trato urinário
- Vazamento de urina, especialmente ao tossir, fazer exercícios ou rir
- Constipação
- Vazamento de fezes
- Problemas para controlar o gás
Os sintomas específicos de prolapso de seus órgãos pélvicos dependem de quais órgãos pélvicos herniaram através da vagina. Por exemplo, as cistoceles geralmente causam sintomas urinários.
O manejo conservador, como exercícios para o assoalho pélvico ou colocação de um pessário (um dispositivo flexível que é inserido na vagina), costuma ser eficaz para reduzir esses sintomas.
A cirurgia pode ser considerada se tais medidas conservadoras não funcionaram.
Como preparar
A preparação para a cirurgia inclui uma avaliação das estruturas anatômicas envolvidas na hérnia vaginal para planejamento do procedimento, bem como testes para preparação para a anestesia.
Seu médico revisará seus sintomas e fará um exame pélvico. Os exames de diagnóstico por imagem, como a tomografia computadorizada (TC) abdominal e pélvica, serão usados para avaliar os órgãos que prolapsaram e até que ponto estão fora de posição. Será tomada uma decisão sobre se você precisará da colocação de tela cirúrgica.
Você também fará um exame de urina ou testes de função da urina, como um teste de uretrocistografia miccional (VCUG) para avaliar o envolvimento da bexiga. O teste pré-anestésico incluirá um hemograma completo (CBC), testes de química do sangue, uma radiografia de tórax e um eletrocardiograma (EKG).
Localização
Você fará sua cirurgia na sala de cirurgia de um hospital. Você precisará permanecer no hospital por alguns dias após a cirurgia antes de receber alta. Arranje alguém para levá-lo para casa.
Comida e bebida
Você precisará se abster de comer e beber depois da meia-noite na noite anterior à cirurgia de prolapso pélvico.
Remédios
Pode ser necessário fazer alguns ajustes em quaisquer medicamentos que tome na semana anterior à cirurgia.
Se toma regularmente anticoagulantes, o seu médico irá dar-lhe instruções sobre como parar ou diminuir a sua dose. Além disso, pode ser necessário ajustar temporariamente a dose de medicamentos para diabetes, esteroides ou antiinflamatórios não esteroides nos dias anteriores à cirurgia.
Certifique-se de que seu médico está ciente de todos e quaisquer medicamentos e suplementos que você toma.
O que trazer
Leve roupas largas e confortáveis para ir para casa, pois você pode sentir alguma dor e inchaço ao redor da região pélvica e abdominal inferior.
Certifique-se de ter sua identificação, informações do seguro saúde e uma forma de pagamento para qualquer parcela da taxa cirúrgica pela qual você é responsável.
Mudanças no estilo de vida antes da operação
Você pode ser instruído a usar um preparo intestinal no dia anterior à cirurgia. Este é um medicamento que causa evacuações que esvaziam o cólon e pode diminuir o risco de infecção pós-operatória após a cirurgia POP.
O que esperar no dia da cirurgia
Quando você for para a sua consulta cirúrgica, você precisará se registrar e assinar um termo de consentimento.
Você irá para uma área pré-operatória onde sua temperatura, pulso, pressão arterial, frequência respiratória e saturação de oxigênio serão monitorados. Você terá uma linha intravenosa (IV, em uma veia) colocada em seu braço ou mão para ser usada na administração de medicamentos, como um anestésico.
Você pode fazer testes no mesmo dia, como hemograma completo, níveis de química do sangue e um teste de urina.
Você pode colocar um cateter urinário e seu cirurgião e anestesiologista podem examiná-lo antes do procedimento. Em seguida, você irá para a sala de cirurgia.
Antes da cirurgia
Se um cateter ainda não foi colocado, um será agora. A anestesia será iniciada com medicamentos injetados no seu IV para fazer você dormir, para evitar que você sinta dor e para reduzir os movimentos musculares. Você terá um tubo de respiração colocado em sua garganta para permitir a respiração mecanicamente assistida durante a cirurgia.
Sua pressão arterial, pulso, respiração e saturação de oxigênio serão monitorados durante todo o procedimento.
Uma cortina cirúrgica será colocada sobre seu abdômen e pélvis. A área cirúrgica será exposta e limpa com solução anti-séptica.
Durante a cirurgia
Seu cirurgião fará uma incisão em seu abdômen ou vagina. Uma incisão abdominal transvaginal ou laparoscópica será pequena, medindo cerca de uma polegada de comprimento. Para uma laparotomia aberta, a incisão será maior, medindo entre sete e quinze centímetros.
Para uma cirurgia laparoscópica ou laparotomia aberta, sua cobertura peritoneal também será cortada. O peritônio é uma membrana fina sob a pele que envolve os órgãos pélvicos e abdominais. (Geralmente não precisa ser cortado se você estiver passando por um procedimento transvaginal porque a vagina está dentro do peritônio.)
Se aplicável, um dispositivo de câmera será inserido em sua incisão cirúrgica. Ligamentos enfraquecidos e quaisquer estruturas que estejam fora do lugar já terão sido identificados na imagem pré-operatória e seu cirurgião irá navegar até eles neste momento.
Usando ferramentas cirúrgicas, seu cirurgião moverá suavemente seus órgãos pélvicos para a posição ideal e, em seguida, criará o suporte necessário usando sutura e / ou tela cirúrgica.
Uma ou mais técnicas para manter o suporte de seus órgãos pélvicos serão usadas, incluindo:
- Fortalecimento muscular e / ou ligamentos, reposicionando-os e mantendo-os juntos com suturas
- Anexando uma parte de sua vagina a estruturas próximas
- Aperte a parede vaginal, reduzindo o tamanho da abertura vaginal com sutura
- Colocação de tela para segurar os órgãos herniados no lugar
- Remover o útero se não puder ser compatível com esses métodos
Qual (is) seu cirurgião usa terá sido planejado antes de sua cirurgia, mas alguns detalhes de seu procedimento - como quantas suturas são colocadas ou o tamanho exato da malha - precisarão ser determinados enquanto está em andamento e seu cirurgião está protegendo as estruturas anatômicas no lugar.
Às vezes, podem surgir problemas inesperados. Por exemplo, sua vagina pode ter atrofiado mais do que o previsto e você pode precisar ter o colo do útero preso ao cóccix além de, ou em vez de, ter sua vagina presa ao cóccix. Nesse caso, seu cirurgião precisará ajustar o plano cirúrgico.
A remoção do útero, no entanto, só será feita se você consentir com isso antes da cirurgia.
Depois que suas estruturas pélvicas estiverem presas, o dispositivo laparoscópico (se o seu cirurgião estiver usando um) e quaisquer ferramentas cirúrgicas são removidos. A incisão no abdômen ou vagina será fechada com pontos e a ferida coberta com ataduras cirúrgicas.
A medicação anestésica será interrompida ou revertida e o tubo respiratório será removido. Sua equipe de anestesia se certificará de que você possa respirar sozinho antes de sair da sala de cirurgia.
Depois da cirurgia
Você acordará na área de recuperação e receberá medicação para dor conforme necessário. Você será transportado para o seu quarto de hospital em algumas horas.
O cateter urinário será removido aproximadamente dois dias após a cirurgia. Você pode ter algum sangramento vaginal ou sangue na urina, e sua equipe cirúrgica monitorará a quantidade para garantir que você esteja cicatrizando adequadamente.
Antes de ir para casa, se não conseguir urinar sozinho, você pode ser enviado para casa com um cateter urinário e seu médico irá removê-lo na consulta de acompanhamento. O seu médico também verificará se você consegue evacuar fezes e gases sem dificuldade. Se você puder e estiver se recuperando conforme o esperado, você receberá alta.
Você receberá uma receita ou recomendação de um analgésico de venda livre, bem como quaisquer outros medicamentos que precise tomar (como terapia de reposição hormonal, se você fez uma histerectomia com remoção de seus ovários). Serão fornecidas instruções sobre os próximos passos, cuidados em casa e quando ligar para o seu médico.
Recuperação
Levará várias semanas para você se recuperar após a cirurgia POP. Os procedimentos que envolvem reparos mais extensos podem levar mais tempo para se recuperar do que aqueles que são menos complicados.
O seu médico irá aconselhá-lo sobre quando você precisará ser visto, mas geralmente você precisará ser visto dentro de uma semana e, novamente, várias semanas após a cirurgia. Seus provedores examinarão sua ferida e removerão os pontos, se necessário. Você também pode fazer exames de imagem para avaliar o reparo.
Cura
Mantenha sua ferida limpa e seca enquanto você cura. Você pode tomar sua medicação para dor conforme as instruções, se necessário; compressas frias podem ajudar a reduzir o inchaço pélvico.
Você pode continuar a ter algum sangramento vaginal ou sangue na urina. Você pode usar um absorvente para absorver o sangue vaginal, mas não coloque um tampão ou qualquer outra coisa na vagina enquanto estiver cicatrizando. É importante que você entre em contato com o consultório do seu cirurgião se estiver tendo mais sangramento do que o esperado.
Quando telefonar para o seu médico
Ligue para o consultório do seu médico se sentir algum destes sinais de complicações:
- Febre
- Sangramento excessivo
- Piora ou dor excessiva
- Coágulos de sangue na urina ou da vagina
- Gato vindo da ferida
- Vermelhidão ou sensibilidade ao redor da ferida
- Constipação severa
- Incapacidade de urinar
- Distensão abdominal (alargamento)
Lidando com a recuperação
Você terá restrições quanto a direção, exercícios e levantamento de peso, mas ter que limitar sua atividade física não significa que você não deva praticar atividades físicas.
Ficar na cama por semanas pode aumentar o risco de coágulos sanguíneos e atrofia muscular (afinamento), por isso é fundamental que você faça alguma atividade. Mova-se conforme indicado pelo seu médico. Isso pode significar fazer caminhadas curtas em seu bairro ou em torno de sua casa.
Seu médico irá aconselhá-lo a se abster de relações sexuais por várias semanas enquanto você está se recuperando.
Após várias semanas, você poderá aumentar sua atividade física conforme tolerado e aconselhado por seu cirurgião. Seu médico dirá quando você tiver luz verde para atividades como dirigir e fazer exercícios.
Suas atividades serão limitadas por mais tempo se você fez uma laparotomia aberta ou se teve complicações como sangramento ou infecção após a cirurgia.
Cuidado a longo prazo
Você pode ser aconselhado a fazer exercícios para o assoalho pélvico para fortalecer o controle da musculatura pélvica após a cirurgia.
Se você fez uma histerectomia como parte de sua cirurgia POP e ainda não atingiu a menopausa, então você pode experimentar a menopausa abruptamente após a cirurgia, dependendo se seus ovários foram removidos ou não.
Isso pode causar vários problemas, como fadiga, osteoporose e alterações de peso, especialmente se seus ovários foram removidos no momento da cirurgia. No entanto, mesmo que seus ovários não tenham sido removidos, você pode ter esses problemas mais cedo do que poderia ter.
Você e seu médico podem discutir um tratamento de longo prazo, como terapia de reposição hormonal, se você fez uma histerectomia e seus ovários também foram removidos.
Possíveis cirurgias futuras
A cirurgia de reparo de hérnia vaginal é considerada um procedimento único, mas você pode correr o risco de prolapso de órgão pélvico recorrente após um reparo cirúrgico.
Se você desenvolver prolapso de órgão pélvico recorrente ou complicações, como devido à colocação de tela, pode precisar de um ou mais procedimentos cirúrgicos adicionais para reparo.
Ajustes de estilo de vida
Pode ser necessário fazer grandes ajustes no estilo de vida após a cirurgia de prolapso de órgão pélvico.
Se você fez um procedimento obliterativo, a relação sexual vaginal não é mais uma opção para você. Isso pode ser um grande ajuste, mesmo se você sentir que entendeu e aceitou essa consequência antes da cirurgia. Você (ou você e seu parceiro) podem se beneficiar conversando com um terapeuta sobre como essa mudança afeta sua vida.
Além disso, pode ser necessário fazer ajustes nos hábitos intestinais e da bexiga. Por exemplo, você pode se certificar de que está sempre perto de um banheiro, caso sinta urgência. Ou seu médico pode aconselhá-lo a esvaziar a bexiga periodicamente de acordo com uma programação para evitar vazamentos.
Uma palavra de Verywell
Freqüentemente, a hérnia vaginal não requer intervenção ou pode ser tratada com métodos não cirúrgicos. Se você tem prolapso de órgão pélvico, pode ter efeitos sutis que podem piorar com o tempo, por isso é importante que você converse com seu médico se tiver problemas de bexiga ou pressão pélvica. A cirurgia não é o tratamento mais comum para o prolapso de órgãos pélvicos, mas pode ser necessária para prevenir complicações graves.