A aterosclerose é uma doença em que as placas se acumulam nas artérias. Tecnicamente, aterosclerose é um subtipo de arteriosclerose, embora os dois termos sejam freqüentemente usados de forma intercambiável. Não importa o termo que você use, o processo da doença é o mesmo. A placa é composta de colesterol e outras substâncias gordurosas que endurecem e estreitam suas artérias, diminuindo o fluxo sanguíneo e aumentando a probabilidade de um bloqueio completo. Os bloqueios completos ocorrem quando um pedaço de placa se desprende da parede da artéria e se aloja em uma artéria estreita. Os bloqueios podem ser transitórios, durando um período muito curto ou muito mais longo. Os tecidos circundantes são privados de oxigênio, causando dor. Alguns dos tecidos celulares podem até começar a morrer. Embora bloqueios em seus braços ou pernas possam ser dolorosos, um bloqueio completo no coração ou no cérebro pode ser fatal sem atenção médica imediata.
BIBLIOTECA DE FOTOS DE CHRISTOPH BURGSTEDT / SCIENCE
Tipos de arteriosclerose
A arteriosclerose ocorre quando as artérias ficam rígidas e restringem o fluxo sanguíneo. Outro termo comumente usado para descrever essa condição crônica é o endurecimento das artérias. Existem três tipos de arteriosclerose: aterosclerose, arteriolosclerose e esclerose calcificada medial de Mönckeberg.
Aterosclerose
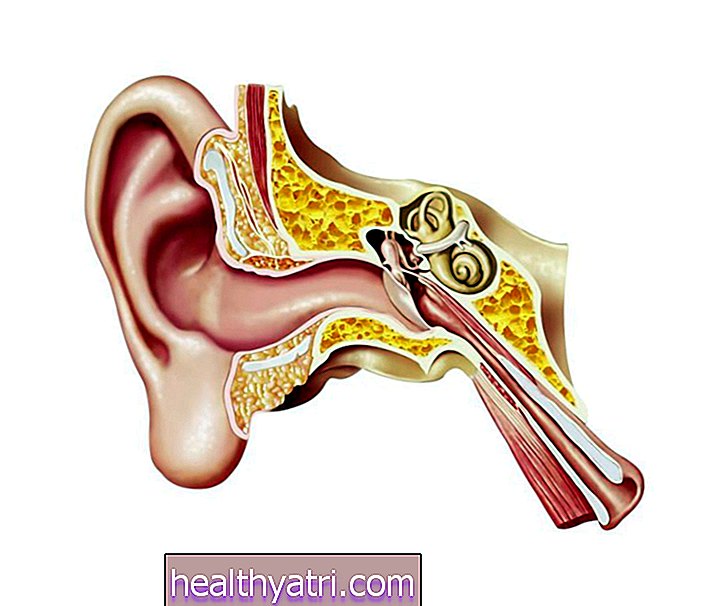
As artérias são compostas por três camadas: a adventícia, a média e a íntima - a camada externa, a camada intermediária e uma camada interna de células epiteliais, respectivamente. Quando a placa se acumula ao longo da parede mais interna de uma artéria, chamamos isso de aterosclerose. A aterosclerose é uma doença crônica que pode começar cedo na vida e não apresentar sintomas. A lesão da parede interna ocorre devido a altos níveis de colesterol e triglicerídeos na dieta, altos níveis de açúcar no sangue, pressão alta e fumaça de cigarro.A área lesada atrai plaquetas, gordura e outros detritos, o que causa estreitamento do lúmen das artérias. O tecido conjuntivo passa por cima dessa área lesada, piorando o problema. Se uma placa se romper, o fragmento pode obstruir uma artéria severamente estreitada, o que pode obstruir o fluxo sanguíneo. Se isso ocorrer no coração ou no cérebro, pode causar um ataque cardíaco (enfarte do miocárdio) ou acidente vascular cerebral. Se as artérias dos membros ficam bloqueadas, chamamos isso de doença arterial periférica. A doença arterial periférica é caracterizada por dor ao caminhar ou realizar atividades extenuantes e pode ser acompanhada por dor no peito, visão embaçada ou dores de cabeça.
Muitas vezes, os sintomas de aterosclerose são sentidos apenas depois que o lúmen da artéria se tornou 70 a 80% ocluído. Nesse ponto, as pessoas geralmente relatam angina de peito, ou dor no peito, causada pelo esforço porque o coração não consegue suportar o aumento do fluxo sanguíneo. Na verdade, a maioria das pessoas não apresenta sintomas em repouso, mas percebe os sintomas durante atividades de intensidade leve ou moderada. A angina de peito pode ocorrer mesmo se não houver bloqueio transitório, completo ou súbito da artéria porque os fatores de pró-coagulação - o mais importante sendo o fator de tecido - criam um coágulo in situ ou um coágulo de crescimento lento no topo da placa de gordura , levando a má oxigenação e dor no peito.
Arteriosclerose
A arteriosclerose é semelhante à aterosclerose, exceto que pequenos vasos são impactados. Se você tem diabetes não controlado, pode estar sob alto risco de desenvolver arteriosclerose porque os níveis elevados de açúcar no sangue e pressão alta danificam preferencialmente os vasos sanguíneos menores. É importante observar que, embora a arteriosclerose possa limitar o fluxo sanguíneo e, portanto, danificar órgãos, algum nível de arteriosclerose é esperado com o envelhecimento. Raramente a arteriosclerose com o envelhecimento causa sintomas.
Esclerose Calcífica Medial de Mönckeberg
A esclerose calcificada medial de Mönckeberg é uma condição rara na qual há evidências de calcificação em anel da camada muscular média de uma artéria. A condição benigna costuma ser encontrada acidentalmente durante a obtenção de imagens de raios-X para outras condições. Os vasos pequenos a médios são freqüentemente afetados. Raramente ocorrem sintomas de aterosclerose ou arteriosclerose porque a camada mais interna da artéria, a íntima, não é afetada. A causa por trás dessa rara condição é desconhecida.
Sintomas de arteriosclerose
É possível ter arteriosclerose por muitos anos sem apresentar sintomas. Sinais de alerta de uma artéria obstruída geralmente são sentidos quando as artérias estão severamente estreitadas. Os sintomas de arteriosclerose dependem de qual vaso sanguíneo está obstruído.
Artérias coronárias (coração)
Os sintomas de doença arterial coronariana podem incluir:
- Sentir dor ou sensação de pressão no peito, pescoço, costas, braços, mandíbula ou ombros
- Angina ou dor no peito que piora com a atividade e diminui com o repouso
- Falta de ar
Artérias para o cérebro
Os sintomas da doença da artéria carótida incluem:
- Queda facial
- Incapacidade de mover os braços ou pernas
- Problemas de visão
- Dificuldade em entender os outros ou desenvolvimento repentino de fala arrastada
- Dor de cabeça severa repentina
- Dormência ou fraqueza dos membros ou rosto
- Perda de equilíbrio ou tontura
Artérias para as pernas
Dor nas pernas, dificuldade para andar e falta de ar são os três sintomas mais comuns da doença arterial periférica (DAP). Aqueles com PAD também podem notar:
- Mudança na cor da perna
- Frieza na parte inferior da perna ou pé
- Fraca cicatrização de feridas
- Perda de cabelo nas pernas
Artérias para os rins
Oclusão arterial aguda é o termo usado quando as artérias renais estão bloqueadas. O rim é muito sensível à redução do fluxo sanguíneo, portanto, mesmo pequenas alterações podem prejudicar a função renal. Um bloqueio completo pode resultar em insuficiência renal.
Os sintomas de oclusão arterial aguda do rim incluem:
- Dor nas costas
- Diminuição da produção de urina
- Sangue na urina
- Dor no flanco ou lateral
- Sintomas de pressão alta, como dor de cabeça, mudanças na visão e inchaço
Se você ou um ente querido apresentar algum desses sintomas, procure atendimento médico imediatamente.
Causas da arteriosclerose
A doença cardiovascular é uma das principais causas de morte no mundo. É caracterizada por inflamação crônica da parede arterial interna. Como mencionado anteriormente, uma artéria é composta de três camadas: a parede externa ou adventícia, a camada média ou muscular média e a parede íntima ou interna. Os primeiros estágios da arteriosclerose começam na íntima.
Em níveis normais, o colesterol LDL pode passar pela camada de células endoteliais que constituem a íntima. Em níveis mais elevados, parte do colesterol LDL pode ficar preso na camada subendotelial da íntima. O LDL aprisionado sofre uma reação química chamada oxidação, que é tóxica para a parede celular, causando uma resposta inflamatória. Monócitos - ou glóbulos brancos - que normalmente servem para atacar moléculas estranhas no corpo engolfam as partículas de LDL oxidadas, criando uma célula de espuma. As citocinas e outros marcadores inflamatórios formam uma capa fibrosa ao redor da área lesada, formando uma placa. Se os fatores do tecido de ruptura da placa forem liberados, isso pode resultar na formação de um trombo ou coágulo sanguíneo. Se o fluxo sanguíneo for reduzido por estenose ou oclusão trombótica, isso pode precipitar um evento cardiovascular, como um ataque cardíaco ou derrame.
Condições genéticas, como hipercolesterolemia familiar, que tornam o corpo incapaz de remover o LDL ou o colesterol ruim do sangue, podem aumentar o risco de desenvolver arteriosclerose. Embora os fatores genéticos que contribuem para a arteriosclerose não sejam bem conhecidos, existem fatores de risco alteráveis dos quais você deve estar ciente.
Os principais fatores de risco para a arteriosclerose incluem:
- Níveis de colesterol no sangue prejudiciais: Colesterol LDL alto ou colesterol HDL baixo.
- Pressão alta: pressão alta sustentada acima de 140/90 mmHg para aqueles sem doenças preexistentes e acima de 130/80 mmHg ou mais para aqueles com diabetes ou doença renal.
- Fumar: pode danificar e contrair os vasos sanguíneos, aumentar os níveis de colesterol e aumentar a pressão arterial. Fumar também não permite que oxigênio suficiente alcance os tecidos do corpo.
- Resistência à insulina: piora todos os outros fatores de risco da arteriosclerose, incluindo diabetes, pressão alta e níveis prejudiciais de colesterol.
- Diabetes: com esta doença, o nível de açúcar no sangue do corpo está muito alto porque o corpo não produz insulina suficiente ou não a usa adequadamente.
- Obesidade: O peso extra está relacionado a outras condições de saúde.
- Estilo de vida sedentário: a falta de atividade física ou exercício aumenta o risco de desenvolver hipertensão, diabetes, níveis elevados de colesterol no sangue e sobrepeso ou obesidade, aumentando assim o risco de arteriosclerose.
- Dieta não saudável: alimentos ricos em gorduras saturadas e trans, colesterol e sal não apenas colocam você em risco de desenvolver arteriosclerose, mas também podem precipitar exacerbações de doenças cardiovasculares.
- Idade avançada: conforme você envelhece, o risco de arteriosclerose aumenta. Todos nós desenvolvemos alguma arteriosclerose à medida que envelhecemos, mas à medida que envelhecemos, fatores de estilo de vida podem piorar a condição. Parar de fumar, limitar o consumo de álcool, seguir uma dieta balanceada e praticar exercícios pode interromper o impacto da arteriosclerose em nossos vasos sanguíneos.
- História familiar de doença cardíaca precoce: seus genes podem traçar um quadro de como será a saúde do seu coração no futuro. Embora o fato de um parente próximo ter sofrido um ataque cardíaco não signifique que você sofrerá, você pode considerar fazer o teste de doenças genéticas se houver um padrão em sua família.
Diagnóstico
O diagnóstico de arteriosclerose geralmente não é feito apenas com exames laboratoriais ou de imagem. Os médicos levam em consideração seu histórico médico completo, histórico familiar e um exame físico ao fazer um diagnóstico. Se for feito um diagnóstico de arteriosclerose, seu médico de família pode prescrever um medicamento para baixar o colesterol chamado estatina, recomendar uma dieta saudável para o coração, com baixo teor de sódio e baixo colesterol, avaliar seu interesse em iniciar um plano de cessação do tabagismo e encaminhá-lo para um cardiologista, mesmo se você não estiver apresentando sintomas. Consultar um neurologista ou nefrologista também é recomendado se você já teve ou está em alto risco de ter um acidente vascular cerebral ou doença renal.
Alguns testes usados para diagnosticar doenças relacionadas à arteriosclerose incluem:
- Eletrocardiograma (EKG)
- Raio-x do tórax
- Ecocardiograma
- Exames de sangue, como níveis de colesterol, hemograma completo, nível de troponina e açúcar no sangue.
- Teste de estresse
- Angiografia, que usa um corante especial e raio-x. Isso ajuda os médicos a avaliar a gravidade do bloqueio em uma artéria. As artérias coronárias do coração e as artérias carótidas são os vasos sanguíneos mais comuns avaliados por meio desse método.
- Índice tornozelo-braquial
- A tomografia computadorizada (TC), geralmente feita no coração, cérebro e artérias carótidas.
Localizando Arteriosclerose
Os sintomas da dor geralmente determinam onde o médico começará a procurar placas de arteriosclerose no corpo. O cateterismo cardíaco é um procedimento cirúrgico realizado por um médico especialista em cardiologia endovascular, no qual um corante é injetado em uma artéria para localizar estreitamentos, bloqueios e outras anormalidades associadas à arteriosclerose. Às vezes, uma ultrassonografia Doppler também é realizada. Durante este procedimento, uma sonda especial é colocada perto da área de interesse e ondas sonoras são usadas para avaliar o fluxo sanguíneo. O objetivo desta técnica é identificar melhor onde está localizado o estreitamento dos vasos sanguíneos. A ultrassonografia Doppler é mais comumente usada quando a área do problema está localizada no abdômen, pescoço (artérias carótidas) ou nas pernas, como é o caso em ataques isquêmicos transitórios e doença arterial periférica.
Tratamento
Uma combinação de mudanças no estilo de vida e medicamentos é usada para prevenir a arteriosclerose. Se sentir sintomas, procedimentos médicos podem ser usados para desobstruir a artéria problemática e aliviar os sintomas dolorosos.
Mudancas de estilo de vida
Comer uma dieta com baixo teor de sódio, composta de frutas e vegetais, é fundamental para limitar o risco de desenvolver arteriosclerose. Evitar fumar (incluindo o fumo passivo), manter um peso saudável e praticar exercícios regularmente também são importantes.
Algumas medidas adicionais que você pode tomar para mitigar o risco de arteriosclerose são:
- Limitar a pressão alta: faça isso evitando situações estressantes, alimentação saudável, controle do diabetes e tomando medicamentos para a pressão arterial quando necessário.
- Manter os níveis de colesterol adequados: você pode fazer isso por meio de dieta e medicamentos.
- Verificar frequentemente o seu açúcar no sangue: Faça isto especialmente se tiver diabetes e se mantiver o seu açúcar no sangue dentro dos limites normais (menos de 140 mg / dL após comer).
Remédios
Os inibidores da HMG-CoA redutase ou estatinas são os principais medicamentos para combater a arteriosclerose e mostraram reduzir as mortes cardiovasculares em 20% quando tomados conforme recomendado. Ao bloquear a enzima HMG-CoA redutase no fígado, o corpo reduz os níveis de colesterol, limitando a formação de mais placas no corpo. Algumas estatinas comumente prescritas são:
- Lovastatina (Mevacor)
- Sinvastatina (Zocor)
- Pravastatina (Pravachol)
- Fluvastatina (Lescol)
- Atorvastatina (Lipitor)
- Rosuvastatina (Crestor)
As estatinas podem ser de intensidade leve, moderada ou alta. A intensidade da estatina prescrita por seus médicos é baseada no risco de 10 anos de ter um ataque cardíaco ou derrame. Os cardiologistas calculam o risco com base na idade, sexo, raça, colesterol total, colesterol HDL "bom", pressão arterial, diabetes e histórico de tabagismo usando uma calculadora chamada calculadora de risco ASCVD.
Se você atender a qualquer um dos seguintes critérios, seu médico pode recomendar que você inicie a terapia com estatinas:
- História de doença cardiovascular, incluindo angina
- Níveis elevados de LDL (acima de 190 mg / DL)
- 40 a 75 anos com diabetes
- Um risco de 7,5% ou mais com base em sua pontuação ASCVD
O uso regular de aspirina infantil reduz a incidência de ataques cardíacos e derrames. Nitratos, beta-bloqueadores e bloqueadores dos canais de cálcio são usados para tratar a doença arterial coronariana e controlar os sintomas da angina. O ativador do plasminogênio tecidual ou tPA (Alteplase), é o tratamento padrão ouro para AVC agudo.
Um ou mais medicamentos antiplaquetários, como aspirina, dipiridamol e clopidogrel (Plavix), podem ser usados para prevenir acidentes vasculares cerebrais ou ataques isquêmicos transitórios (AIT), também conhecidos como mini-ataques.
Cirurgia / Procedimentos
As cirurgias são usadas em casos de arteriosclerose grave para aliviar os sintomas dolorosos e promover a revascularização - ou o retorno do fluxo sanguíneo - em áreas do corpo que de outra forma seriam privadas de oxigênio e nutrientes. As cirurgias e procedimentos mais amplamente utilizados para a arteriosclerose são a angioplastia, também conhecida como intervenção coronária percutânea (ICP) e cirurgia de revascularização.
Angioplastia
Existem quatro tipos de PCI:
- Angioplastia com balão: um pequeno balão é guiado para dentro do vaso de inundação por meio de um cateter e inflado de forma que a área bloqueada esteja agora aberta.
- Aterectomia: este procedimento requer que os médicos raspem as bordas da placa aterosclerótica ao longo da íntima ou da parede interna do vaso sanguíneo.
- Angioplastia a laser: um laser é usado para vaporizar a placa aterosclerótica.
- Colocação de stent na artéria coronária: neste procedimento, uma pequena fiação de malha é conduzida para a artéria coronária por meio de um cateter. A bobina de malha é expandida para abrir a área bloqueada. A maioria dos stents também é revestida com medicamentos anticoagulantes para prevenir a coagulação. O stent é deixado no local para manter a artéria aberta e permitir o fluxo sanguíneo.
A maioria dos médicos requer apenas alguns minutos para concluir esses procedimentos indolores, mas os casos mais graves podem demorar mais. Antes da cirurgia, as pessoas são solicitadas a interromper todos os medicamentos para afinar o sangue, parar de fumar para promover a cura e seguir uma dieta saudável com baixo teor de gordura saturada para evitar complicações.
Cirurgia de Bypass Coronário
A cirurgia de revascularização do miocárdio é o procedimento mais comumente usado para aliviar os sintomas de angina ou dor no peito como resultado de doença arterial coronariana. Durante esse procedimento, uma veia saudável chamada enxerto é retirada de uma área do corpo e usada para redirecionar o fluxo sanguíneo em outra. Essas veias que permitem que o sangue contorne um bloqueio geralmente são retiradas da perna ou da parede torácica. Às vezes, mais de uma artéria precisa ser contornada - a mais comumente conhecida é a cirurgia de revascularização tripla.
Complicações da arteriosclerose
As complicações da arteriosclerose se manifestam por meio de eventos cardiovasculares. Isso inclui acidente vascular cerebral, ataque cardíaco e sintomas dolorosos nas pernas e braços, especialmente ao caminhar, se você tiver doença arterial periférica. O uso de estatinas, parar de fumar, implementar uma rotina de caminhada regular, manter um peso saudável e comer uma dieta com baixo teor de sódio e gordura saturada são maneiras de ajudar a promover o fluxo sanguíneo, reduzir a pressão arterial e manter o açúcar no sangue dentro de uma faixa saudável.O segredo para se sentir feliz e saudável é conhecer todos os aspectos evitáveis de sua doença e lidar com cada um deles, um de cada vez.
A arteriosclerose pode ser interrompida ou revertida?
A melhor maneira de diminuir o risco de sofrer um evento cardiovascular é prevenir a arteriosclerose fazendo uma dieta rica em frutas e vegetais, praticando exercícios regularmente, nunca fumar, controlando sua pressão arterial, mantendo um peso saudável e administrando seus níveis de colesterol.
Não há cura para a arteriosclerose, mas o tratamento pode retardar ou interromper o agravamento da doença. Resultados de estudos recentes de pesquisadores do NYU Langone Medical Center descobriram que o uso regular de uma droga para baixar o colesterol chamada estatina pode reverter a arteriosclerose, embora os resultados sejam preliminares. As estatinas impedem o fígado de produzir colesterol ao bloquear a HMG-CoA redutase . Uma vez que a arteriosclerose é identificada, o objetivo é prevenir o estreitamento das artérias, reduzindo os níveis de colesterol para que os sintomas nunca se desenvolvam e os órgãos vitais nunca sejam danificados.
Quando devo ligar para um provedor de serviços de saúde?
Se você começar a sentir sintomas de arteriosclerose, como dor no peito, falta de ar, fala arrastada repentina ou dificuldade de visão, você pode estar tendo um ataque cardíaco ou derrame. É uma emergência médica. Se você ou um ente querido apresentar algum desses sintomas, procure atendimento médico imediatamente. O diagnóstico e o tratamento precoces não só impedem o agravamento da arteriosclerose, mas também podem salvar vidas, uma vez que algumas intervenções médicas, como o uso de ativador do plasminogênio tecidual recombinante ou tPA (ativase) no AVC, só são eficazes se administrados dentro de 4,5 horas após o AVC sintomas.
Você pode ter ouvido os médicos usarem a frase: tempo é tecido, ressaltando a importância da intervenção precoce após um evento cardiovascular.
Se os seus sintomas não forem graves, mas parecerem diferentes dos sintomas anteriores, convém ligar para o seu médico. Mudanças na medicação, açúcar no sangue não controlado, pressão alta e dieta inadequada podem desencadear um surto de sua doença.
Uma palavra de Verywell
A medicina moderna tornou possível que as pessoas vivam uma vida feliz e saudável, mesmo aquelas com alto risco de desenvolver arteriosclerose devido a doenças genéticas. Embora implementar hábitos alimentares saudáveis precoces e nunca fumar sejam maneiras de limitar o risco de desenvolver a doença arteriosclerose, nunca é tarde demais para fazer mudanças no estilo de vida saudável. Adotar uma abordagem holística para sua saúde - quer você tenha uma doença relacionada à arteriosclerose ou não - é a chave para viver uma vida livre de estresse.
Com isso dito, algumas pessoas que são extremamente saudáveis podem ter um evento cardiovascular como resultado da arteriosclerose. Muitas vezes, isso muda a vida e requer o apoio da família e dos amigos. Se você tiver sintomas de uma condição médica relacionada à arteriosclerose ou estiver sentindo ansiedade ou depressão devido ao seu diagnóstico, entre em contato com seu médico imediatamente para que você possa começar a traçar um plano para uma vida feliz e saudável.