A escleromalacia perforans é uma forma rara, porém grave de esclerite, uma doença inflamatória que afeta a camada externa branca do olho, chamada de esclera. Também conhecida como esclerite necrosante sem inflamação, a escleromalacia perforans é geralmente assintomática (sem sintomas), mas pode causar irritação e vermelhidão nos olhos sem dor. Com o tempo, entretanto, a escleromalácia perforans pode fazer com que a pressão interna do olho aumente anormalmente, levando a distúrbios visuais e, em ocasiões muito raras, à ruptura espontânea do olho.
Imagens RF / Getty CriativasA Scleromalacia perforans é mais comumente observada em pessoas idosas com doenças autoimunes de longa data, como a artrite reumatóide. Se detectada precocemente, a escleromalácia perforans pode ser tratada com imunossupressores e antiinflamatórios, embora a resposta ao tratamento seja, na melhor das hipóteses, variável.
Sintomas
Na maioria das pessoas, a escleromalácia perforans é totalmente assintomática e só é reconhecida pelo desenvolvimento de manchas ou nódulos amarelados ou acinzentados na esclera (geralmente em ambos os olhos). Pessoas com a doença costumam se queixar de vermelhidão, secura e irritação nos olhos, mas não apresentam perda de visão.
À medida que a doença progride, no entanto, os nódulos podem causar a morte dos tecidos subjacentes, uma condição conhecida como necrose escleral. Com o tempo, os tecidos da esclera começarão a se separar e se desprender, deixando a camada vascular subjacente do olho (chamada de tecido uveal) exposta.
Quando isso ocorre, a escleromalácia perforans pode se manifestar com uma cascata de problemas oculares, incluindo:
- Astigmatismo (mudanças no formato dos olhos)
- Estafiloma (protuberância no ponto fraco do globo ocular)
- Uveíte anterior (inflamação da camada média do olho, chamada de úvea)
- Catarata (turvação do olho)
- Glaucoma (aumento da pressão interna do olho)
Algumas dessas complicações, como catarata e glaucoma, ocorrem como resultado do uso de corticosteroides em longo prazo em pessoas com doenças autoimunes.
Aproximadamente 60% das pessoas com escleromalácia perfurante apresentarão algum grau de perda de visão.
Em ocasiões extremamente raras, o adelgaçamento das camadas oculares pode causar a ruptura espontânea do globo ocular, conhecida como perfuração global. Embora isso seja mais comumente visto em pessoas com glaucoma severo, também pode ocorrer muito raramente com apenas um pequeno trauma devido à vulnerabilidade dos tecidos oculares afinados.
Se não for tratada de forma adequada, a perfuração global em pessoas com escleromalacia perforans pode não apenas resultar em cegueira, mas também na perda do próprio olho.
Causas
Scleromalacia perforans é mais comumente observada em mulheres idosas com artrite reumatóide de longa data (uma forma auto-imune de artrite). Outras condições autoimunes intimamente ligadas à doença incluem espondilite anquilosante, lúpus, gota e granulomatose com poliangiite.
A causa da escleromalácia ainda é desconhecida, mas a hipótese é que seja o resultado do acúmulo gradual de complexos imunes no olho. Os imunocomplexos são agrupamentos anormais de moléculas causados pela ligação de anticorpos auto-imunes a antígenos nos tecidos (neste caso, tecidos esclerais).
O acúmulo de complexos imunes pode causar mudanças estruturais na esclera, bem como a obstrução gradual de minúsculos vasos sanguíneos na coróide subjacente. É a obstrução permanente desses vasos que causa a morte do tecido.
Embora a escleromalacia perforans seja amplamente considerada uma doença de pessoas idosas, a progressão lenta do distúrbio associada à falta de sintomas notáveis sugere que ela pode começar bem antes dos 50 anos de idade.
Menos comumente, a escleromalacia perforans está ligada a infecções e condições que danificam diretamente a esclera, incluindo herpes zoster oftálmico, sífilis ocular e doença do enxerto contra hospedeiro (GvHD).
Diagnóstico
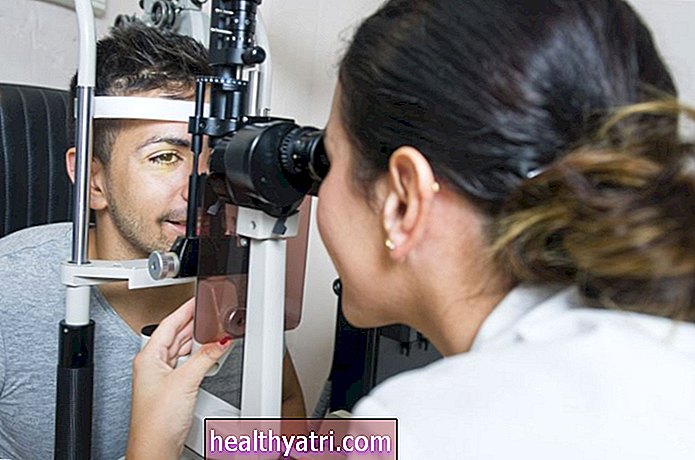
A Scleromalacia perforans é mais comumente observada por um membro da família, ao se olhar no espelho ou durante um exame oftalmológico de rotina. As manchas amareladas ou acinzentadas às vezes podem dar lugar a uma protuberância preto-azulada, à medida que a descamação (descamação) dos tecidos esclerais revela a camada coróide subjacente.
A Scleromalacia perforans pode ser diagnosticada por um oftalmologista com a combinação de um exame físico do olho e uma lâmpada de fenda (um microscópio que visualiza o interior do olho com um feixe de luz de alta intensidade). A lâmpada de fenda geralmente revela uma redução no número e no tamanho dos vasos sanguíneos na parte posterior do olho, dando aos tecidos uma aparência quase branca como a porcelana.
Na maioria dos casos, a escleromalácia perforans pode ser diagnosticada apenas com base nos sintomas clínicos, especialmente se houver uma história de longa data de doença autoimune.
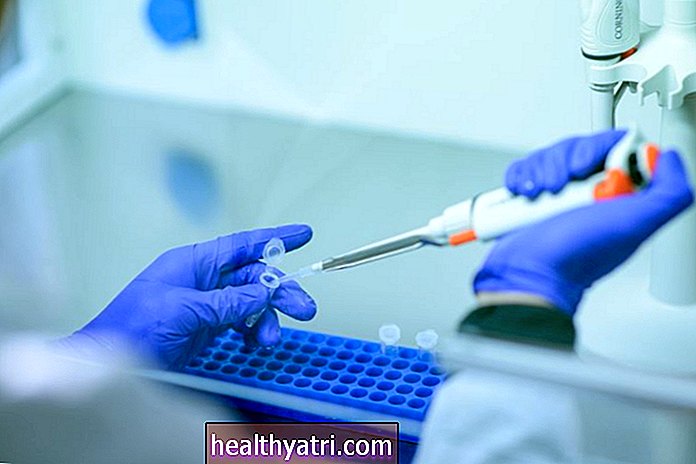
Testes de Laboratório
Se a causa for incerta, exames de sangue podem ser realizados para descartar outras causas possíveis. Isso inclui uma contagem de leucócitos, teste de proteína C reativa e velocidade de hemossedimentação (VHS). Níveis elevados de qualquer um desses sugerem que uma infecção ou processo inflamatório está envolvido, nenhum dos quais está inerentemente associado à escleromalácia perfurante.
Por outro lado, se uma pessoa com sintomas de escleromalácia perforans não tiver história de doença autoimune, uma triagem de autoanticorpos séricos deve ser realizada para determinar se um distúrbio autoimune não diagnosticado está envolvido.
Não existem exames de sangue que possam diagnosticar a escleromalácia perfurante.
Estudos de imagem
Ocasionalmente, uma tomografia computadorizada (TC) pode ser solicitada se um exame oftalmológico não fornecer evidências suficientes da doença. A varredura geralmente revelará áreas de calcificação (depósitos de cálcio) onde os tecidos esclerais foram descamados e afilados.
A angiografia de fluoresceína, uma técnica usada para mapear os vasos sanguíneos com um corante fluorescente injetado, pode ajudar a determinar se há obstrução vascular permanente ou se a condição é apenas temporária.
Tratamento
O tratamento da escleromalacia perforans pode ser desafiador, principalmente porque geralmente só é diagnosticado quando a doença está avançada e já ocorreu lesão irreparável nos olhos. Mesmo assim, certos tratamentos podem retardar ou interromper a progressão da doença.
Os tratamentos e procedimentos comumente usados incluem o seguinte.
- Antiinflamatórios não esteróides (AINEs): Embora a escleromalácia perforans seja não inflamatória, muitas das causas e complicações da doença são inflamatórias. AINEs como Advil (ibuprofeno), Ocufen (flurbiprofeno) e Tivorbex (indometacina) estão entre as opções de medicamentos comumente usados.
- Imunomoduladores: como a escleromalácia perforans é amplamente impulsionada pela autoimunidade, os imunomoduladores podem ser usados para conter a resposta autoimune e prevenir a progressão da doença. As opções incluem Cytoxan (ciclofosfamida), metotrexato, Imuran (azatioprina) e CellCept (micofenolato mofetil), bem como medicamentos biológicos como Enbrel (etanercept), Remicade (infliximabe), Rituxan (rituximabe) e Kineret (anakinraet).
- Agentes tópicos: Scleromalacia perforans é caracterizada por secura, vermelhidão e irritação nos olhos e geralmente se beneficia de colírios lubrificantes. Alguns médicos prescrevem colírios de versenato de sódio para prevenir a deterioração do colágeno na esclera e a eliminação lenta (embora os reais benefícios do tratamento permaneçam desconhecidos). O mesmo se aplica à ciclosporina A. tópica
- Cirurgia de enxerto escleral: Nos raros casos em que ocorre perfuração global, a cirurgia pode ser realizada para remendar a área rompida com tecidos esclerais de um doador de transplante. Os benefícios da cirurgia precisam ser pesados contra as possíveis consequências, dado o aumento do risco de mais necrose e afinamento.
Prognóstico
Tal como acontece com o tratamento da escleromalácia perfurante, o prognóstico da doença pode variar enormemente, informado por tudo, desde a idade e saúde geral de uma pessoa até a infinidade de fatores de risco que influenciam o astigmatismo, catarata, glaucoma e outras doenças oculares. A maioria das pessoas com complicações em estágio avançado experimentará uma redução gradual da visão devido ao astigmatismo.
Indiscutivelmente, a maior preocupação é o distúrbio autoimune subjacente que impulsiona a doença. Muitas vezes, a progressão da escleromalácia perforans é um sinal de que a doença subjacente também está progredindo.
Um exemplo é a artrite reumatóide, na qual o acúmulo de complexos imunes em todo o corpo pode levar à vasculite reumatóide (inflamação e estreitamento dos vasos sanguíneos). A escleromalácia perforans sintomática frequentemente precede a vasculite reumatoide e pode servir como um sinalizador para doença grave.
Se não for tratada com medicamentos imunomoduladores, entre 36% e 45% das pessoas com esclerite e artrite reumatóide morrerão em três anos (em comparação com apenas 18% das pessoas com artrite reumatóide apenas). A causa da morte geralmente é a vasculite comum a ambas as condições.
Uma palavra de Verywell
A escleromalacia perforans é uma doença rara, mas grave, especialmente em idosos que já apresentam um risco aumentado de perda de visão. Como acontece com a maioria das doenças, a detecção precoce de escleromalácia perforans está associada a melhores resultados.
Como tal, você nunca deve ignorar a descoloração do branco dos olhos ou considerá-los uma "parte normal do envelhecimento". Solicite a avaliação de um oftalmologista (em vez de um oculista ou optometrista), mesmo que você não tenha nenhum fator de risco para a doença, como idade avançada, sexo feminino ou doença auto-imune.












-people.jpg)

.jpg)