Para a maioria das mulheres, os coágulos que às vezes saem do sangue menstrual são parte integrante da menstruação. Na verdade, é normal e necessário que o sangue coagule.
A coagulação é o mecanismo do corpo para interromper o sangramento. A crosta que se desenvolve em um corte é em parte sangue coagulado que endurece para criar uma espécie de curativo natural na ferida. Embora os coágulos no sangue menstrual não sejam exatamente crostas, geralmente não são nada com que se preocupar.
Veja como a formação de coágulos e aglomerados normais em seu período menstrual, do que eles são compostos e como saber quando os coágulos podem ser um sinal de que algo pode estar errado.
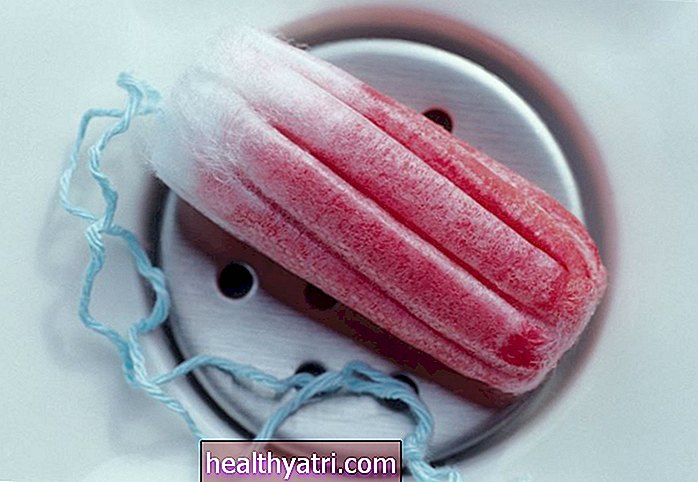
Verywell / Emily RobertsComo se formam os coágulos menstruais
Seu período menstrual começa quando os hormônios fazem com que seu corpo comece a se desprender do revestimento uterino, expondo pequenos vasos sanguíneos e fazendo com que sangrem. Enquanto esse sangue está esperando no seu útero para passar pelo colo do útero e pela vagina durante a menstruação, seu corpo produz anticoagulantes para ajudar a quebrar o sangue e os tecidos para que você possa passá-los com mais facilidade.
Quando o sangue está se movendo mais rápido do que os anticoagulantes podem ser produzidos, entretanto, podem se formar coágulos. Misturados ao sangue menstrual estão também pequenos pedaços de tecido dos pequenos vasos no revestimento do útero, o endométrio. Às vezes, o que parece ser um coágulo sanguíneo é na verdade um amontoado de células endometriais ou pode ser uma mistura delas e coágulos sanguíneos.
Coágulos vermelhos escuros ou enegrecidos podem aparecer durante os primeiros dias da menstruação, quando o fluxo é mais intenso. De modo geral, se os coágulos forem menores que um quarto e não houver muitos, não se preocupe.
Quando o fluxo menstrual é mais intenso, os coágulos sanguíneos tendem a ser maiores porque há uma grande quantidade de sangue no útero. Os coágulos formados geralmente são de uma cor vermelha muito mais brilhante porque o sangue está enchendo e saindo da cavidade do útero mais rapidamente - tão rápido que não dá tempo de escurecer.
Isso também explica em parte por que, se você tem fluxo intenso, é mais provável que tenha cãibras. Para passar coágulos sanguíneos maiores, o colo do útero tem que se dilatar um pouco, causando uma dor que pode ser bastante intensa.
Causas
Dependendo da sua idade e histórico médico, qualquer número de fatores pode estar aumentando o volume do seu fluxo menstrual e / ou causando a formação de coágulos maiores do que a média, incluindo:
- Miomas uterinos: esses crescimentos não cancerosos no útero são muito comuns.
- Endometriose: nesta condição, o tecido endometrial no revestimento do útero cresce fora do útero, geralmente nas trompas de falópio e ovários.
- Adenomiose: Esta é uma condição na qual o tecido endometrial do revestimento do útero se rompe e começa a crescer na parede uterina, muitas vezes tornando o útero maior.
- Desequilíbrios hormonais: hipotireoidismo, síndrome dos ovários policísticos (SOP), perimenopausa e menopausa podem fazer com que seus ciclos menstruais sejam irregulares, o que pode resultar em coagulação e sangramento intenso do revestimento uterino não sendo eliminado regularmente.
- Aborto espontâneo: a perda da gravidez pode acontecer muito cedo, às vezes antes mesmo de você saber que está grávida, e pode resultar em coagulação e sangramento.
- Cicatriz de cesariana: algumas mulheres podem apresentar sangramento anormal associado a um defeito na cicatriz de cesariana.
- Câncer no útero ou colo do útero: são possíveis, mas é menos provável que sejam a origem dos coágulos sanguíneos.
Se você estiver grávida e estiver passando por coágulos, consulte seu médico ou vá ao pronto-socorro mais próximo, pois isso pode ser um sinal de aborto espontâneo ou de gravidez ectópica com risco de vida (na qual o feto foi implantado fora do útero).
Diagnóstico de Condições Subjacentes
Os coágulos sanguíneos em si não são uma condição médica ou doença, mas um possível sintoma de outra condição subjacente. Seu médico pode começar a busca para descobrir a causa de seus coágulos sanguíneos fazendo algumas perguntas, como:
- Quanto tempo dura a sua menstruação?
- Quão pesado é o seu fluxo normal?
- Você notou mudanças em seu fluxo ao longo do tempo?
- Você já esteve grávida antes?
- Você já fez cirurgia pélvica?
- Você usa controle de natalidade e, em caso afirmativo, de que tipo?
- Que medicamentos você está tomando?
Em seguida, seu médico fará um exame pélvico. Ele provavelmente também vai querer fazer alguns testes para descobrir o que pode estar causando os coágulos sanguíneos. Esses testes podem incluir:
- Exames de sangue: um exame de sangue pode ser feito para verificar a função da tireoide e verificar se há desequilíbrio hormonal ou um problema de coagulação do sangue. Também pode ser usado para verificar se você tem anemia, uma complicação comum de sangramento intenso que pode fazer você se sentir cansado e fraco.
- Teste de Papanicolaou: as células são retiradas do colo do útero e avaliadas quanto a alterações para ver se isso pode ser a causa de sangramento intenso e / ou coágulos.
- Ultra-som: seu médico pode fazer um ultra-som, um procedimento externo indolor que usa ondas sonoras, para monitorar o fluxo sanguíneo e verificar se há miomas ou endometriose no útero.
- Biópsia endometrial: Durante uma biópsia endometrial, amostras de tecido do seu revestimento uterino são removidas e avaliadas para procurar células anormais. Você pode sentir algumas cólicas durante este procedimento.
- Sonohisterograma: Este teste permite que o médico observe o revestimento do seu útero. Depois que o fluido é injetado no útero por meio de um tubo inserido na vagina e no colo do útero, é realizada uma ultrassonografia. O fluido ajuda o médico a ver o endométrio com mais detalhes, para que os problemas possam ser vistos com mais clareza. Este procedimento pode causar cãibras ou pressão.
- Histeroscopia: para este procedimento, você pode receber anestesia geral ou apenas anestesia local para anestesiar a região pélvica. O médico insere um telescópio fino com uma luz para examinar o útero com mais detalhes. Isso pode ajudar a diagnosticar pólipos e miomas.
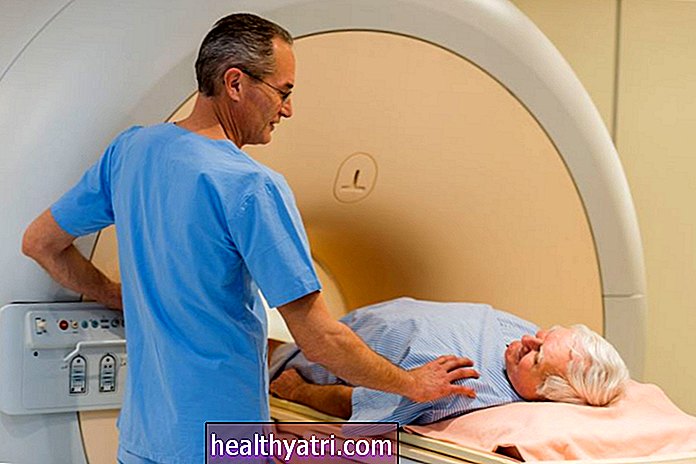
- Tomografia computadorizada (TC) ou ressonância magnética (MRI): uma TC é semelhante a um raio-X e uma ressonância magnética usa poderosos ímãs e ondas de rádio para criar uma imagem do seu útero. Este é um procedimento totalmente indolor.
Guia de discussão para médicos de coágulos sanguíneos
Obtenha nosso guia para impressão na sua próxima consulta médica para ajudá-lo a fazer as perguntas certas.

Envie para você mesmo ou para um ente querido.
Inscrever-seEste Guia de Discussão Médica foi enviado para {{form.email}}.
Havia um erro. Por favor, tente novamente.
Tratamento para coágulos anormais
Seu tratamento dependerá de uma série de fatores, incluindo o que está causando seus grandes coágulos sanguíneos e / ou sangramento intenso, quão grave é, sua idade e onde você está em sua jornada reprodutiva.
Os medicamentos que seu médico pode usar incluem:
- Suplementos de ferro: se você tiver anemia, os suplementos de ferro colocarão o ferro de volta no sangue. Este tratamento não reduz o sangramento, entretanto.
- Pílulas anticoncepcionais: o anticoncepcional hormonal pode tornar suas menstruações mais regulares e pode reduzir seu fluxo sanguíneo menstrual. A combinação de pílulas anticoncepcionais contendo estrogênio e progesterona pode reduzir seu fluxo sanguíneo menstrual em até 50 por cento. Uma pílula ou injeção só de progesterona como a noretindrona (noretisterona) pode diminuir o fluxo sanguíneo menstrual em até 83 por cento.
- Dispositivo intrauterino (DIU): um DIU como o Mirena demonstrou reduzir o fluxo sanguíneo menstrual em até 96% após um ano de uso, embora você possa ter sangramento irregular e manchas durante os primeiros seis meses ou mais.
- Advil ou Motrin (ibuprofeno): tomado durante a menstruação, o ibuprofeno pode reduzir em até 49 por cento a dor, as cólicas e a quantidade de sangramento.
- Terapia hormonal: progesterona, estrogênio ou uma combinação dos dois pode ajudar a reduzir o sangramento. Esses hormônios podem ser prescritos como anticoncepcionais ou em doses que não são especificamente planejadas para contracepção.
- Medicamentos antifibrinolíticos: Lysteda (ácido tranexâmico) ou Amicar (ácido aminocapróico) podem ajudar a reduzir o sangramento. Lysteda pode reduzir o fluxo menstrual em até 58 por cento.
O tratamento cirúrgico pode ser uma opção quando você precisa remover pólipos ou miomas ou quando a medicação é contra-indicada ou não está ajudando. As cirurgias podem incluir:
- Histeroscopia cirúrgica: pode ser usada para remover miomas ou revestimento uterino ou para corrigir problemas no útero.
- Ablação ou ressecção endometrial: esses procedimentos semelhantes removem todo ou parte do revestimento uterino, o que diminui ou interrompe a menstruação, mas também impede que você tenha filhos.
- Laparoscopia: esta cirurgia minimamente invasiva pode ser usada para remover pequenos miomas uterinos e crescimentos com uma pequena incisão cirúrgica em seu abdômen.
- Miomectomia: se seus miomas forem grandes, você pode precisar de uma miomectomia, que envolve uma incisão maior em seu abdômen.
- Histerectomia: nesta cirurgia, seu útero é removido, o que significa que você não terá mais períodos. Esta pode ser uma opção a ser considerada quando os medicamentos não ajudaram e / ou você terminou de ter filhos e ainda está muito longe da menopausa, quando os problemas de sangramento param.
Quando ver um médico
- Se o seu sangramento menstrual for intenso e exigir que você troque o tampão ou absorvente a cada duas horas
- Se o sangramento durar mais de sete dias
- Se os coágulos sanguíneos forem maiores do que um quarto
- Se houver uma quantidade excessiva de coágulos sanguíneos
- Se você tem dor abdominal extrema com náuseas ou vômitos
- Se você tiver sangramento ou coágulos durante a gravidez