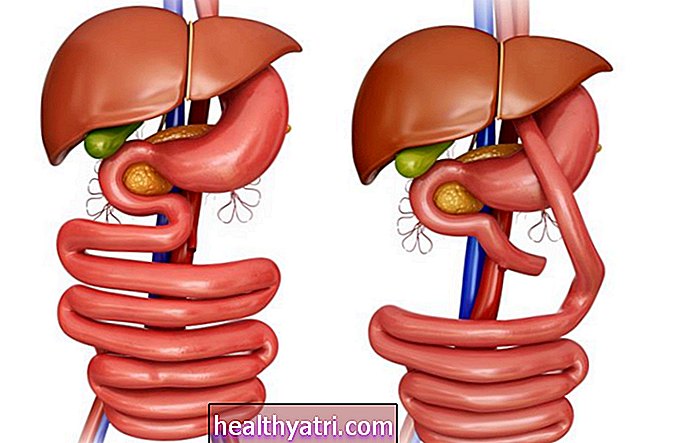
A aterosclerose (também chamada de doença cardiovascular aterosclerótica) é um tipo específico de arteriosclerose; os dois termos são freqüentemente usados alternadamente. Existem muitos fatores de risco que podem entrar em jogo quando uma pessoa tem aterosclerose; uma dessas influências principais é a hipertensão (pressão alta), que pode causar danos às artérias e resultar na restrição do fluxo sanguíneo para o coração e outros órgãos e tecidos do corpo.
A aterosclerose hipertensiva pode resultar em um acidente vascular cerebral ou ataque cardíaco, devido a um bloqueio ou ruptura. A boa notícia é que existem tratamentos eficazes que podem reduzir e manter os níveis normais de pressão arterial, bem como medicamentos que podem ajudar a desacelerar a aceleração da aterosclerose.
PeopleImages / Getty Images
O que é aterosclerose?
A aterosclerose, também conhecida como doença cardiovascular aterosclerótica, é uma condição que envolve o acúmulo de placas que se depositam na parede da artéria. Esse acúmulo pode eventualmente contrair ou obstruir a artéria e reduzir o fluxo sanguíneo.
Freqüentemente, não há sintomas de aterosclerose até que uma artéria se torne tão estreita ou obstruída que não possa mais fornecer sangue adequado aos órgãos e tecidos. Quando isso ocorre no coração, a subsequente escassez de fluxo sanguíneo e oxigênio adequados pode levar a um ataque cardíaco.
A elevação crônica (de longo prazo) da pressão arterial pode acelerar o processo de desenvolvimento de aterosclerose.
A aterosclerose pode afetar outras partes do corpo
A aterosclerose não afeta apenas o coração. Dependendo de quais artérias são afetadas, os fatores de risco variam. Por exemplo, para:
- Arteris no cérebro: pode causar um derrame ou ataque isquêmico transitório (AIT).
- Artérias nas extremidades inferiores ou abdômen: Isso é conhecido como doença arterial periférica (DAP).
- Artérias nos rins: pode causar doença renal ou insuficiência renal.
Sintomas
Geralmente não há sintomas externos de doença cardiovascular aterosclerótica até que ocorra uma oclusão do fluxo sanguíneo; uma vez que há um bloqueio da artéria, os sintomas geralmente incluem:
- Dor no peito (angina): a dor no peito é um dos sinais básicos de alerta de problemas cardíacos, mas nem sempre é grave. Se a sua dor no peito for acompanhada por dor nos ombros, pescoço ou mandíbula, falta de ar, náuseas e vômitos, rigidez ou dormência no pescoço, isso pode ser o sinal de um ataque cardíaco.
- Dor, cãibras ou fraqueza muscular (de leve a muito forte): Isso pode ocorrer nas pernas, braços ou outras áreas do corpo onde ocorreu o bloqueio.
- Confusão e fraqueza: pode incluir queda facial, problemas de fala ou visão, dor de cabeça e tontura, que podem ser um sinal de derrame.
Observe, se você tiver quaisquer sintomas de um ataque cardíaco ou derrame, procure atendimento médico de emergência (como ligar para o 911) imediatamente.
Hipertensão e aterosclerose
Existem vários processos relacionados que se acredita estarem envolvidos no desenvolvimento da aterosclerose. Embora a hiperlipidemia (altos níveis de lipídios [gorduras] como o colesterol ruim) seja comumente considerada o principal fator causador da aterosclerose, a hipertensão (pressão alta) freqüentemente desempenha um papel significativo em seu desenvolvimento. Além disso, muitos fatores que causam hipertensão também desempenham um papel no desenvolvimento de colesterol alto. A hipertensão também é um fator importante em:
- Doença cardíaca
- Morte súbita
- Acidente vascular encefálico
- Insuficiência cardíaca congestiva
- Insuficiência renal (rim)
O impacto adverso da hipertensão no sistema cardiovascular resulta em um aumento da tensão nas paredes das artérias, caracterizado pelo espessamento do endotélio (camada mais interna da artéria), além de impactar a camada muscular da artéria e causar estreitamento das artérias menores. Esse estresse físico agrava e acelera a aterosclerose (principalmente no coração e no cérebro).
À medida que as artérias se estreitam, a gordura, o colesterol e outras substâncias (chamadas de placa) começam a se acumular. Esse processo que ocorre ao longo do tempo é conhecido como aterosclerose.
Há cada vez mais evidências científicas que identificam a aterosclerose principalmente como uma doença inflamatória. Acredita-se que o colesterol alto ativa a resposta inflamatória.
Embora a hipertensão seja considerada um fator de risco para o desenvolvimento de aterosclerose, o mecanismo exato de como a pressão arterial elevada pode contribuir para o desenvolvimento da aterosclerose não é muito bem compreendido.
Hoje, os cientistas estão descobrindo informações que apontam para o fato de que essas duas entidades patológicas (hipertensão e aterosclerose) têm mecanismos comuns. Por exemplo, ambas as doenças afetam o endotélio (o revestimento dos vasos sanguíneos arteriais), que é uma área anatômica primária onde ocorre o processo da doença.
Mais pesquisas são necessárias para revelar mais sobre a ligação entre hipertensão e aterosclerose.
O efeito espiral da hipertensão e aterosclerose
A aterosclerose pode ser uma consequência da hipertensão, mas quando a aterosclerose ocorre, a hipertensão quase invariavelmente piora. Essa relação de causa e efeito tende a ter um efeito espiralado.
Diagnóstico
O diagnóstico de hipertensão não significa necessariamente que uma pessoa tenha aterosclerose. No entanto, se a hipertensão não foi diagnosticada por um longo período de tempo ou não foi tratada, ela pode predispor uma pessoa a contrair aterosclerose.
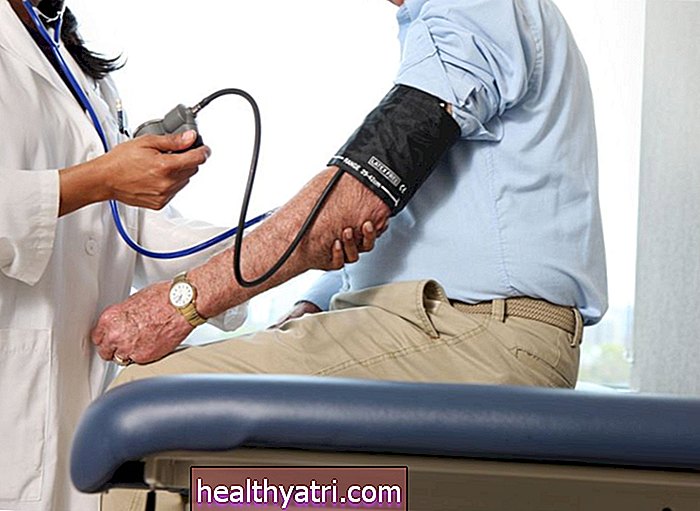
Diagnóstico de hipertensão
Quando a leitura da pressão arterial é inferior a 120/80 mm Hg, indica que a pessoa não tem hipertensão.
Uma pessoa é diagnosticada com hipertensão quando a pressão arterial está acima de 129 mmHg sistólica (o número superior) e acima de 80 mmHg diastólica (o número inferior).
Os resultados da leitura da pressão alta devem ser consistentes porque a pressão arterial normalmente oscila para cima e para baixo com a atividade e outros fatores. Portanto, existem parâmetros predefinidos específicos, que indicam quantas vezes uma leitura de pressão alta deve ser alta, para se qualificar para um diagnóstico de pressão alta.
Existem duas categorias de hipertensão, incluindo:
- Estágio 1: pressão sistólica de 130 mm Hg a 139 mm Hg ou pressão diastólica de 80 mm Hg a 89 mm Hg.
- Estágio 2: pressão sistólica acima de 140 mm Hg ou pressão diastólica acima de 90 mm Hg.
Ter hipertensão arterial não tratada de 140/90 aumenta o risco de contrair aterosclerose, duas a três vezes.
Testes de diagnóstico
Os testes de diagnóstico para aterosclerose incluem:
Exame físico: durante um exame físico, seu médico irá procurar sinais de má circulação, como:
- Um pulso fraco (ou ausente), localizado abaixo da área de sua artéria que está bloqueada ou estreitada
- Pele fria, pálida ou azulada nas extremidades inferiores
- Diminuição da pressão arterial no braço ou outra área que é afetada por uma perda de fluxo sanguíneo
- Sons audíveis, chamados de “sopros”, sobre a artéria afetada. Isso geralmente está presente em artérias obstruídas do pescoço, abdômen ou virilha.
Exames de sangue: alguns exames laboratoriais podem indicar risco de aterosclerose, mesmo quando a pessoa não apresenta sintomas. Isso pode incluir indicadores como colesterol alto ou níveis elevados de HbA1c (um teste que indica que uma pessoa tem pré-diabetes ou diabetes). Os níveis de glicose (açúcar) no sangue podem ser verificados, bem como outros testes de laboratório que podem indicar a possibilidade de aterosclerose.
Eletrocardiograma (EKG ou ECG): um teste que mede o ritmo, a frequência e a atividade do coração usando eletrodos colocados nos braços, pernas e tórax. Este teste indica se uma pessoa já teve um ataque cardíaco ou está tendo um ataque cardíaco no momento. Este teste não pode ser usado para prever o risco futuro de um ataque cardíaco.
Angiografia por tomografia computadorizada ou ressonância magnética: são exames de imagem que envolvem tirar uma série de fotos do interior do corpo em diferentes ângulos. As imagens mostram informações muito detalhadas sobre as diferentes partes do corpo. Para diagnosticar a aterosclerose, é feita uma tomografia computadorizada do coração para avaliar a presença de depósitos de cálcio. Antes do procedimento, um corante é engolido para permitir uma visão clara dos órgãos ou tecidos.
MRI: Um teste de imagem que envolve fortes campos magnéticos e ondas de rádio para gerar imagens detalhadas; ao diagnosticar a aterosclerose, uma ressonância magnética é usada para diferenciar os principais componentes da placa aterosclerótica. Uma ressonância magnética também pode ser usada para medir o diâmetro da parede da artéria.
Cateterismo cardíaco (cateter cardíaco ou cateter cardíaco): Um procedimento que usa um tubo fino e oco (cateter) que é inserido em um grande vaso sanguíneo que leva ao coração. Isso permite que o diagnosticador identifique artérias bloqueadas tirando raios-x usando corante de contraste injetado através do cateter (um procedimento chamado angiografia).
Ultra-som Doppler: um dispositivo especial é usado para medir a pressão arterial em várias partes ao longo dos braços e pernas para avaliar a gravidade de quaisquer bloqueios e avaliar como o sangue flui através das artérias.
Teste de esforço cardíaco: um teste para medir o suprimento de sangue nas artérias coronárias quando o coração está funcionando (como resultado de caminhar em uma esteira). Às vezes, esse teste é chamado de teste de exercício ou de esteira. Um teste de estresse cardíaco pode ser usado para diagnóstico ou também pode ser solicitado quando o provedor de serviços de saúde deseja recomendar o nível de exercício adequado para você.
Ecocardiograma ou varreduras nucleares: fornece uma melhor detecção de doenças cardíacas. Se houver obstruções nas artérias, o EKG, o ecocardiograma e / ou a varredura nuclear mostrarão as anormalidades características, permitindo ao médico fazer o diagnóstico de doença arterial coronariana.
Tratamento
Embora não haja cura para a aterosclerose, muitas coisas podem ser feitas para ajudar a retardar o progresso da doença. O objetivo preventivo geral é prevenir o estreitamento sério das artérias, evitando posteriormente danos aos órgãos vitais.
Os medicamentos para controlar a pressão arterial e reduzir os níveis de colesterol são fundamentais no tratamento da aterosclerose.
Medicamentos para baixar o colesterol
Os tipos mais comuns de medicamentos para reduzir o colesterol são chamados de “estatinas”. Eles atuam controlando a produção de colesterol no fígado. As estatinas também têm propriedades antiinflamatórias, o que pode ajudar a reduzir a inflamação nas artérias. Exemplos de drogas com estatina incluem:
- Lovastatina (Mevacor)
- Sinvastatina (Zocor)
- Pravastatina (Pravachol)
- Fluvastatina (Lescol)
- Atorvastatina (Lipitor)
- Rosuvastatina (Crestor)
Terapia anti-hipertensiva
Existem muitos tipos diferentes de medicamentos para o tratamento da hipertensão. Cada tipo é diferenciado de acordo com sua própria categoria. Alguns tipos comuns de medicamentos anti-hipertensivos incluem:
- Diuréticos: ajudam os rins a eliminar água e sódio do corpo. Isso, então, diminui o volume sanguíneo, o que torna menos fluido para o coração circular pelo corpo; isso, por sua vez, reduz a pressão arterial.
- Inibidores da ECA: evitam que os rins retenham sódio e água por meio de um método que desativa uma enzima chamada “enzima de conversão da angiotensina”. Isso resulta na desativação de um hormônio chamado angiotensina II. A angiotensina II é conhecida por aumentar a pressão sanguínea ao desencadear a retenção de água e sódio, ao mesmo tempo que contrai as artérias.
- Bloqueadores dos receptores da angiotensina (ARBs): bloqueiam o hormônio angiotensina II e impedem que o hormônio promova a retenção de sal e água, bem como contraia as artérias.
- Bloqueadores dos canais de cálcio: retardam o movimento do cálcio nas células musculares lisas do coração e nas artérias coronárias; isso resulta na dilatação das artérias, reduzindo assim a pressão arterial.
- Bloqueadores dos receptores adrenérgicos: esses medicamentos funcionam impedindo que os neurotransmissores se liguem às células e estimulem o coração e os vasos sanguíneos. Os bloqueadores dos receptores adrenérgicos periféricos são divididos em dois grupos principais: bloqueadores beta e bloqueadores alfa.
Outras intervenções
Embora ainda não haja cura para a aterosclerose, existem algumas coisas - além de tomar medicamentos - que você pode fazer para retardar a progressão da doença. As mudanças no estilo de vida que ajudam a retardar a progressão da aterosclerose incluem:
- Parar de fumar: esta é uma das mudanças de estilo de vida mais impactantes que você pode fazer.
- Manter um peso saudável: A gordura corporal, especialmente ao redor do abdômen, tem sido associada a níveis elevados de colesterol e triglicerídeos.
- Comer uma dieta saudável: comer frutas e vegetais de cores vivas e evitar gorduras saturadas e trans são uma regra geral. Substitua as gorduras prejudiciais à saúde por gorduras monoinsaturadas (como o azeite de oliva) e outras gorduras saudáveis, como a gordura do abacate, nozes e muito mais. As fontes de proteína devem ser de carne magra (como frango sem pele) e peixes, com ênfase na ingestão de peixes e fontes vegetais de proteína (como legumes).
- Pratique exercícios regularmente: consulte seu médico antes de iniciar qualquer tipo de programa de exercícios.
Uma palavra de Verywell
A lição é ter em mente que o melhor curso de ação para a aterosclerose são medidas preventivas, como:
- Consultar regularmente seu médico (incluindo monitoramento regular de sua pressão arterial, níveis de colesterol e outras observações)
- Tomar medicamentos prescritos exatamente como instruído por seu médico
- Manter uma pressão arterial normal (abaixo de 120/80)
- Seguir as instruções do seu médico sobre exercícios de rotina
- Comer uma dieta saudável
- Parar de fumar
- Evitando o uso de álcool
Observe, se você tem pressão alta, principalmente junto com níveis elevados de colesterol, é importante consultar seu médico regularmente, conforme recomendado. Certifique-se de relatar quaisquer sintomas ou alterações em sua saúde imediatamente.