A leucemia linfocítica crônica (LLC) é um câncer de crescimento lento que começa na medula óssea e se estende até o sangue. Freqüentemente, é suspeitado pela primeira vez em uma pessoa que não apresenta sintomas, durante exames de sangue de rotina. Testes adicionais ajudam a confirmar o diagnóstico e classificar a LLC em grupos de baixo risco a alto risco. Freqüentemente, a LLC não causa sintomas por pelo menos alguns anos e não requer tratamento imediato. Uma vez que o tratamento é necessário, existem muitas opções para ajudar a controlar a doença.
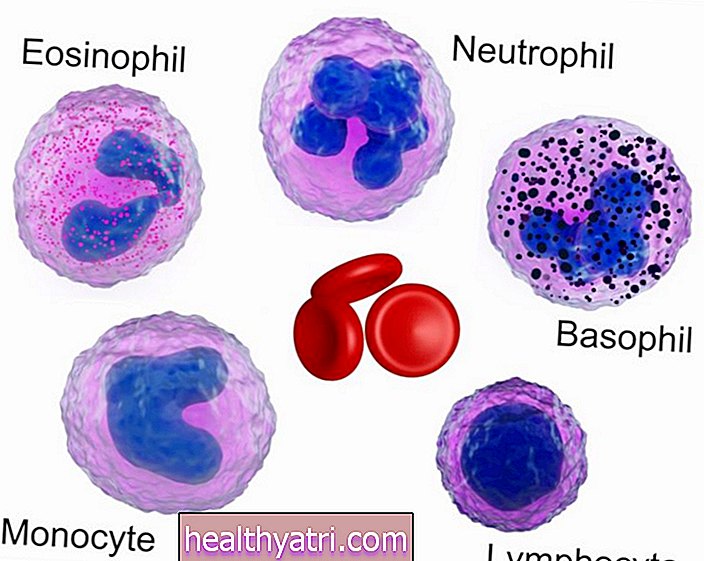
Jose Luis Pelaez Inc / Getty ImagesEm mais de 95% das pessoas com CLL, o câncer se desenvolve em uma linha de glóbulos brancos chamados linfócitos B. Na verdade, algumas das terapias usadas no tratamento de diferentes tipos de linfoma de células B também são usadas na LLC.
Sintomas
Uma contagem inexplicável de leucócitos (linfócitos) elevada é a pista mais comum que leva o médico a considerar o diagnóstico de LLC. Freqüentemente, uma pessoa não apresenta sintomas relacionados à LLC no momento do diagnóstico.
Pessoas com tipos mais agressivos de LLC e aqueles com doença mais avançada podem apresentar vários sinais e sintomas, incluindo qualquer um ou uma combinação dos seguintes:
- Fadiga, sensação de esgotamento, menos capaz de fazer exercícios
- Gânglios linfáticos inchados
- Infecções freqüentes
- Dor, pressão ou plenitude no abdômen
- Problemas de sangramento
Os chamados sintomas sistêmicos também são possíveis, incluindo os seguintes, que são referidos como "sintomas B:"
- Febre / calafrios
- Suor noturno
- Perda de peso
Nenhum dos sintomas acima é específico para CLL, no entanto.
Diagnóstico
O processo de diagnóstico começa com uma consulta com seu médico. Você pode estar tendo sintomas ou podem aparecer sinais de CLL em seu exame de sangue de rotina e justificar um exame mais aprofundado.
História Médica e Exame Físico
Durante um histórico médico completo, seu médico perguntará sobre os sintomas, possíveis fatores de risco, histórico médico familiar e seu estado geral de saúde.
Durante o exame físico, o médico procurará possíveis sinais de LLC e outros problemas de saúde, especialmente linfonodos aumentados, quaisquer achados que possam sugerir um aumento do baço no abdômen e outras áreas que possam ser afetadas.
Exames de sangue e trabalho de laboratório
O hemograma completo ou CBC mede as diferentes células do sangue, como os glóbulos vermelhos, os glóbulos brancos e as plaquetas. Ter mais de 10.000 linfócitos / mm³ (por milímetro cúbico) de sangue é sugestivo de LLC, mas outros testes são necessários para ter certeza.
Se o seu hemograma for sugestivo de CLL, você pode ser encaminhado a um hematologista para testes adicionais para confirmar o diagnóstico e determinar o grupo de risco de seu CLL.
A LLC geralmente é diagnosticada com exames de sangue, em vez de exames de medula óssea, porque as células cancerosas são facilmente encontradas no sangue.
A citometria de fluxo usa uma máquina que procura determinados marcadores nas células ou nas células que ajudam a determinar que tipos de células são. A citometria de fluxo pode ser feita usando amostras de sangue, amostras da medula óssea ou outros fluidos.
A biópsia da medula óssea geralmente não é necessária para diagnosticar CLL, mas é feita em certos casos, como antes de iniciar o tratamento de CLL, ou quando houve uma grande mudança na progressão da doença ou alguns outros casos.
Outros exames de sangue podem ser feitos para ajudar a encontrar problemas hepáticos ou renais que podem ajudar a direcionar sua equipe médica para um tratamento ou outro. Seus níveis de imunoglobulina (anticorpos) no sangue podem ser testados para verificar se você tem anticorpos suficientes para combater infecções, especialmente se infecções frequentes fizerem parte de sua história. Ainda assim, outros exames de sangue podem ser feitos como parte da tentativa de determinar as características de risco de sua LLC.
Teste Genético e Molecular
Cada uma de nossas células normalmente tem 46 cromossomos, 23 de cada pai, que contêm muitos genes. Cada cromossomo tem um número e os genes dentro de cada cromossomo são nomeados. Para CLL, muitos cromossomos e genes diferentes são importantes, incluindo os cromossomos 13, 11 ou 17 e genes como p53 e IGHV.
Às vezes, as células CLL têm alterações cromossômicas como resultado da falta ou exclusão de parte do cromossomo. Deleções em partes dos cromossomos 13, 11 ou 17 estão associadas à LLC. A exclusão de parte do cromossomo 17 está associada a uma perspectiva ruim. Outras alterações cromossômicas menos comuns incluem uma cópia extra do cromossomo 12 (trissomia 12) ou uma translocação ou troca de DNA entre os cromossomos 11 e 14, que é conhecida como t (11; 14).
Alguns estudos examinam as mudanças cromossômicas, enquanto outros procuram mudanças em genes específicos. Certos testes que procuram alterações cromossômicas exigem que as células cancerosas comecem a se dividir no laboratório, portanto, todo o processo pode levar algum tempo antes de obter os resultados.
O teste de hibridização fluorescente in situ (FISH) é ótimo para CLL porque pode ser usado para observar os cromossomos e DNA das células CLL sem ter que cultivar as células em laboratório e pode produzir resultados mais rapidamente do que a citogenética.
Marcadores adicionais de importância na CLL incluem IGHV e status de mutação P53:
- As imunoglobulinas são os anticorpos que ajudam o corpo a combater infecções e são formadas por cadeias leves e cadeias pesadas. Se o gene para a região variável da cadeia pesada de imunoglobulina (IGHV ou IgVH) está mutado ou não, pode ser um detalhe importante no planejamento de quais tratamentos provavelmente valerão a pena.
- Anormalidades no gene TP53, que é considerado um supressor de tumor, também são importantes para orientar as decisões de tratamento. Por exemplo, pessoas com mutações no p53 podem ter menos probabilidade de se dar bem em uma quimioimunoterapia à base de fludarabina (por exemplo, FCR, discutida abaixo) do que com um novo agente. A mutação P53 freqüentemente acompanha uma deleção no cromossomo 17 (deleção 17p).
Essas informações de testes genéticos e moleculares podem ser úteis para determinar a perspectiva de uma pessoa, mas precisam ser analisadas junto com outros fatores na tomada de decisão compartilhada que leva ao tratamento.
O estadiamento se refere à extensão em que a LLC progrediu ou a quantidade de células CLL no corpo e o impacto dessa carga. O estadiamento é usado em CLL (por exemplo, os sistemas Rai e Binet), no entanto, o resultado para uma pessoa com CLL depende de outras informações, como os resultados de testes de laboratório e exames de imagem.
Tratamento
O tratamento escolhido dependerá de muitos fatores e do estágio da LLC.
Assistir e esperar
Nos estágios iniciais da LLC, um período sem tratamento, referido a uma espera vigilante, ou assistir e esperar, é considerado a melhor opção. Até 40% das pessoas tratadas inicialmente por watch and wait não receberão nenhuma terapia anti-CLL durante a vida.
A espera vigilante não é sinônimo de tratamento prévio e não piora os resultados; até agora, o tratamento antes que uma pessoa atenda aos critérios estabelecidos para o tratamento não mostrou levar a remissões mais longas ou melhores resultados.
Em vez disso, os hemogramas são feitos com bastante regularidade e o tratamento é iniciado se houver sintomas constitucionais (febre, suores noturnos, fadiga, perda de peso superior a 10 por cento da massa corporal), fadiga progressiva, insuficiência progressiva da medula óssea (com baixo nível de glóbulos vermelhos ou contagem de plaquetas), nódulos linfáticos dolorosamente aumentados, fígado e / ou baço significativamente aumentados ou uma contagem de leucócitos muito alta.
Quimioimunoterapia
Um grupo selecionado de pacientes (jovens, aptos, com IGHV mutado, sem del (17p) / TP53 ou del (11q)) tem sido tradicionalmente visto como o que mais se beneficia de um curso definido de terapia com fludarabina, ciclofosfamida e rituximabe, o combinação conhecida como FCR, que atinge remissões duráveis para muitos pacientes.
Cada vez mais, o uso de novos agentes como ibrutinibe ou venetoclax (em vez de quimioterapia) em regimes com anticorpos monoclonais (como rituximabe ou obinutuzumabe) está sendo considerado entre as opções em cenários apropriados.
Novos Agentes e Combinações
A terapia inicial mais eficaz para adultos mais velhos (idade acima de 65 anos) com CLL não foi estabelecida definitivamente. Para idosos frágeis, o ibrutinibe sozinho é frequentemente considerado quando não há outras condições de saúde que possam impedir ou causar preocupações sobre seu uso.
As opções aprovadas agora incluem novos agentes como ibrutinibe e novas combinações de agentes com anticorpos monoclonais dirigidos a anti-CD20. Tanto o ibrutinibe quanto o venetoclax podem ser usados em combinação com anticorpos monoclonais direcionados ao anti-CD20.
A eficácia e segurança do ibrutinib isoladamente foram estabelecidas em pacientes não tratados previamente com 65 anos ou mais com CLL, e os dados suportam o uso contínuo de ibrutinib na ausência de progressão ou toxicidade. O papel da adição de um anticorpo monoclonal (que tem como alvo o marcador CD20 nas células CLL) ao ibrutinibe continua a ser explorado.
Uma palavra de Verywell
A introdução de novas terapias direcionadas que inibem vias importantes no processo da doença CLL mudou o panorama do tratamento da doença. Os agentes mais novos incluem ibrutinibe, idelalisibe e venetoclax, e esses agentes relataram desfechos excelentes, incluindo em pacientes com doença de alto risco, como deleção de 17p ou deleção de TP53.
No entanto, questões de doença residual, resistência adquirida e falta de uma resposta agradável e longa em pacientes com doença de alto risco permanecem preocupantes. Além disso, apesar desse progresso considerável, muito se desconhece a respeito da melhor seleção e sequência de tratamentos para diferentes grupos de pessoas. Em suma, houve um enorme progresso nos últimos anos, mas ainda há espaço para melhorias.
Guia de discussão do médico de leucemia
Obtenha nosso guia para impressão na sua próxima consulta médica para ajudá-lo a fazer as perguntas certas.

Envie para você mesmo ou para um ente querido.
Inscrever-seEste Guia de Discussão Médica foi enviado para {{form.email}}.
Havia um erro. Por favor, tente novamente.












.jpg)