A doença psoriásica é uma doença autoimune que inclui duas condições inflamatórias específicas. Essas duas condições, psoríase e artrite psoriática (APs), são resultado de um sistema imunológico hiperativo. A psoríase e a APs afetam principalmente as articulações e a pele de todo o corpo.
Tipos
Verywell / Alexandra GordonAté 30% das pessoas que têm psoríase acabam desenvolvendo artrite psoriática, de acordo com a National Psoriasis Foundation. Também é possível ter APs e desenvolver psoríase posteriormente, mas esses casos são muito mais raros.
Psoríase
A psoríase é conhecida por causar uma rápida acumulação de células da pele caracterizada por manchas cutâneas, chamadas placas. Algumas pessoas têm manchas localizadas, enquanto outras têm cobertura corporal completa.
Existem cinco tipos principais de psoríase.
- Psoríase em placas
- Psoríase gutata
- Psoríase inversa
- Psoríase pustulosa
- Psoríase eritrodérmica
Dos cinco, a psoríase em placas afeta até 90% das pessoas com psoríase. Como um todo, a psoríase afeta 3,1% dos americanos. Não há cura para esta doença vitalícia, mas vários tratamentos podem controlar os sintomas e reduzir o crescimento excessivo da pele.
Artrite psoriática
A APs causa inflamação crônica das articulações nos locais onde os tendões e ligamentos se conectam aos ossos. O processo inflamatório acaba causando dor, inchaço e rigidez nas articulações. Qualquer pessoa pode obter APs, mas novos diagnósticos geralmente são vistos durante a meia-idade (idades entre 30 e 50 anos). Para a maioria das pessoas com APs, os sintomas começam anos após o início da psoríase.
Muito parecido com a psoríase, não há cura para a APs. Mas o número crescente de tratamentos pode interromper a progressão da doença, reduzir a dor e outros sintomas e preservar as articulações e a amplitude de movimento. O diagnóstico e o tratamento precoces são vitais porque o tratamento tardio, mesmo por um curto período, pode resultar em danos permanentes nas articulações.
Sintomas
A inflamação é o principal sintoma da doença psoriásica.
Quanto mais graves os sintomas de psoríase de uma pessoa, maior a probabilidade de desenvolver APs.
Psoríase
Manchas secas, espessas e salientes na pele são os sinais mais comuns de psoríase. A psoríase causa outros sinais e sintomas que dependem de:
- Tipo de psoríase
- Locais onde aparecem patches e outros sintomas
- Quantidade de psoríase que cobre o corpo
A psoríase em placas causa placas de tamanhos diferentes. Às vezes, essas placas são pequenas e se formam juntas para criar placas maiores. Eles geralmente aparecem no couro cabeludo, cotovelos, joelhos e parte inferior das costas, mas podem aparecer em qualquer parte do corpo. É comum que essas placas causem coceira, mas os dermatologistas aconselham a não coçar as manchas, pois isso fará com que elas engrossem. Eles também podem sangrar e rachar.
A psoríase gutata causa o aparecimento súbito de pequenas saliências na pele. As saliências geralmente cobrem o tronco, as pernas e os braços, mas também podem aparecer no rosto, couro cabeludo e orelhas. As saliências são salmão ou rosa, pequenas e escamosas. Eles podem desaparecer sem tratamento. Quando eles saem, geralmente não voltam. Nestes casos, a psoríase gutata é temporária, mas é possível ter a condição para o resto da vida, para desaparecer e voltar mais tarde na vida, e para a psoríase em placas resultar após um surto gutata. Não há como prever o que acontecerá depois que o primeiro surto passar.
A psoríase inversa se desenvolve em áreas onde a pele se dobra. Os sintomas de psoríase inversa podem incluir:
- Manchas vermelhas e suaves de pele
- Um revestimento branco prateado nas manchas
- Pele dolorida e dolorida
A psoríase pustulosa causa o aparecimento de saliências cheias de pus nas mãos e nos pés. O pus contém glóbulos brancos. Saliências não são infecciosas, mas podem ser dolorosas e afetar as atividades das mãos e dos pés, como digitar e andar.
A psoríase eritrodérmica pode ser fatal e requer cuidados médicos imediatos. Afeta apenas 3% das pessoas com psoríase. Os sintomas podem incluir:
- Pele de aparência queimada na maior parte do corpo
- Calafrios e febre
- Fraqueza muscular
- Pulso rápido
- Coceira forte
- Problemas para se manter aquecido
- Mudando de pele
Pessoas que desenvolvem psoríase eritrodérmica geralmente têm outro tipo de psoríase que é grave e não melhora apesar do tratamento agressivo. Qualquer pessoa que notar sintomas de psoríase que estejam piorando deve conversar com seu médico para evitar complicações.
Artrite psoriática
A maioria das pessoas apresenta sintomas cutâneos por anos antes de sentir dor nas articulações. Quando os sintomas articulares começam a se desenvolver, eles serão sutis no início e podem incluir:
- Articulações inchadas e sensíveis, especialmente nos dedos
- Dor no calcanhar
- Inchaço na parte de trás das pernas, acima do calcanhar
- Rigidez matinal que desaparece com a atividade e conforme o dia avança
Os sintomas de APs podem desenvolver-se lentamente e ser leves ou podem surgir repentinamente e tornar-se graves. O APs é progressivo, o que significa que se não for tratado com sucesso, vai piorar com o tempo.
Os sintomas de PsA que se desenvolvem com o tempo incluem:
- Fadiga
- Ternura, dor e inchaço sobre os tendões
- Dedos e pés inchados que podem se assemelhar a salsichas
- Rigidez, dor, latejamento e sensibilidade em várias articulações
- Amplitude de movimento reduzida
- Mudanças nas unhas, incluindo separação das unhas do leito ungueal e corrosão (pequenas cavidades na superfície das unhas)
- Rigidez da coluna, dor e problemas de movimento do tronco
- Inflamação dos olhos, uma condição chamada uveíte
Gravidade do sintoma
Embora haja uma conexão entre a gravidade da psoríase e adesenvolvimentoda PsA, não há conexão entre a gravidade da psoríase e agravidadedo PsA. Isso significa que ter sintomas cutâneos graves não significa que os sintomas articulares serão graves, e ter muitas articulações afetadas pela APs não significa que sua pele ficará coberta de lesões. Além disso, as mesmas partes do corpo não são necessariamente afetadas. Por exemplo, se a PsA afeta as articulações dos dedos, a psoríase pode não afetar.
Flare-Ups
Qualquer pessoa com doença psoriásica sabe que a condição aumenta e diminui, então você terá períodos de surtos e períodos de remissão.
Muitas coisas diferentes desencadeiam surtos, incluindo
- Estresse
- Trauma de pele, incluindo cortes, arranhões e tatuagens
- Pele seca
- Queimadura de sol
- Certos medicamentos
- Clima
- Consumo de álcool
- Fumaça de cigarro
- Glúten
- Infecções
Remissão
A remissão é um período de pouca ou nenhuma atividade da doença. Algumas pessoas com psoríase podem ter remissão espontânea, onde os sintomas desaparecem sem tratamento. A remissão de APs não é tão comum, especialmente quando uma pessoa tem APs e psoríase.
Pessoas com formas mais leves de APs e aquelas que são tratadas precocemente podem ter uma chance maior de alcançar a remissão. Na verdade, a pesquisa relatada emArtrite e terapiadescobriu que até 60% das pessoas com APs conseguiram obter remissão após um ano de tratamento com medicamentos biológicos. Embora a remissão seja realista e alcançável, depende de quando a pessoa começa o tratamento e de quão agressivos são os sintomas da doença psoriásica.
Pesquisa relatada noBritish Medical Journaldescobriu que até 75% das pessoas que alcançaram a remissão terão uma recorrência dentro de seis meses após a interrupção da medicação. Existem poucas pessoas que podem experimentar remissão sem medicamentos com APs e, mesmo com a continuação do tratamento, os sintomas tendem a retornar.
Estar em remissão não significa interromper o tratamento.
Causas e fatores de risco
As verdadeiras causas da doença psoriásica são desconhecidas. Mas os pesquisadores acreditam que a genética e o meio ambiente desempenham um papel no desenvolvimento da psoríase e da APs.
Psoríase
Embora a psoríase e a APs tenham causas semelhantes, os processos que as fazem se manifestar não são tão semelhantes.
Genética: uma em cada três pessoas com psoríase relata ter um parente com a doença, de acordo com a National Psoriasis Foundation. As crianças têm 10% de chance de desenvolver a doença se um dos pais tiver psoríase, e se os dois pais tiverem psoríase, o risco da criança aumenta para 50%.
Sistema imunológico: quando o sistema imunológico está hiperativo em pessoas com psoríase, é criada inflamação dentro do corpo, o que resulta nos sintomas observados na pele. As células saudáveis da pele são produzidas muito rapidamente e são empurradas para a superfície. Normalmente, leva um mês para as células da pele passarem por um ciclo saudável, mas em pessoas com psoríase, o processo leva dias. O corpo não consegue eliminar as células da pele tão rapidamente e as placas se acumulam.
Infecção: embora a psoríase não seja contagiosa, também pode ser desencadeada por uma infecção, especificamente a infecção que causa infecção na garganta.
Comorbidades: quando uma pessoa tem duas ou mais doenças, são chamadas de comorbidades. As comorbidades que aumentam o risco de psoríase incluem APs, doenças cardíacas, síndrome metabólica e outras doenças autoimunes, como a doença de Crohn.
Trauma cutâneo: Qualquer trauma cutâneo, como um corte ou queimadura de sol, pode causar o desenvolvimento de lesões de psoríase. Mesmo as tatuagens podem desencadear a psoríase porque causam traumas na pele. Essa resposta é chamada de fenômeno Koebner.
A psoríase também é pior em pacientes com sobrepeso e fumantes.
Artrite psoriática
Assim como a psoríase, a PsA é uma doença auto-imune em que o sistema imunológico do corpo ataca seus próprios tecidos e células saudáveis. Essa resposta auto-imune causa dor e inflamação nas articulações.
Os maiores fatores de risco para o desenvolvimento de APs são:
Psoríase: ter psoríase é a principal causa de desenvolvimento de APs.
Genes: há uma ligação genética com a APs, pois a maioria das pessoas com APs relata ter um irmão ou pai com a doença.
Idade: embora qualquer pessoa de qualquer idade possa desenvolver APs, o início da doença ocorre entre 30 e 50 anos.
Infecção: os pesquisadores acreditam que a APs pode ocorrer quando uma infecção ativa o sistema imunológico.
Trauma: o trauma físico pode aumentar o risco de APs em pessoas que já têm psoríase. Um estudo da Liga Europeia contra o Reumatismo (EULAR) descobriu que o risco de PsA aumenta em 50% entre as pessoas com psoríase quando expostas a traumas físicos, especialmente quando o trauma é profundo nos ossos ou nas articulações.
Diagnóstico
Embora a psoríase e a APs sejam frequentemente vistas juntas, nem sempre são diagnosticadas ao mesmo tempo. Os sintomas da psoríase costumam ser observados anos antes da dor e inflamação nas articulações, pois os sintomas das articulações são menos óbvios. Obviamente, em casos raros, os sintomas articulares podem ocorrer antes dos sintomas cutâneos, o que pode dificultar o diagnóstico ou resultar em diagnósticos incorretos.
Psoríase
Não existem testes diagnósticos específicos para psoríase. O diagnóstico geralmente é feito pelo exame das lesões cutâneas. Como a psoríase pode se assemelhar a outras doenças de pele, incluindo eczema, seu médico pode querer confirmar o diagnóstico com uma biópsia, pegando uma amostra da pele afetada e examinando-a ao microscópio. A psoríase aparecerá mais espessa do que o eczema e outras doenças de pele.
Seu médico também perguntará sobre a história da família. É provável que você tenha um parente de primeiro grau com a doença. Seu médico também pode tentar identificar os gatilhos para sintomas de pele, incluindo novos medicamentos ou eventos estressantes recentes.
Artrite psoriática
Não existe um teste único para confirmar o diagnóstico de APs. Para diagnosticar a APs, o médico fará um exame físico e solicitará exames de imagem e de laboratório. Ele também deve descartar outras condições que causam sintomas semelhantes, como artrite reumatóide e gota.
Um exame físico incluirá:
- Verificar se há inchaço e sensibilidade nas articulações, especialmente nos dedos das mãos e dos pés e na coluna
- Verificando as unhas em busca de corrosão, descamação e outras anormalidades visíveis
- Pressionando as solas dos pés e ao redor dos calcanhares para verificar se há inchaço e sensibilidade
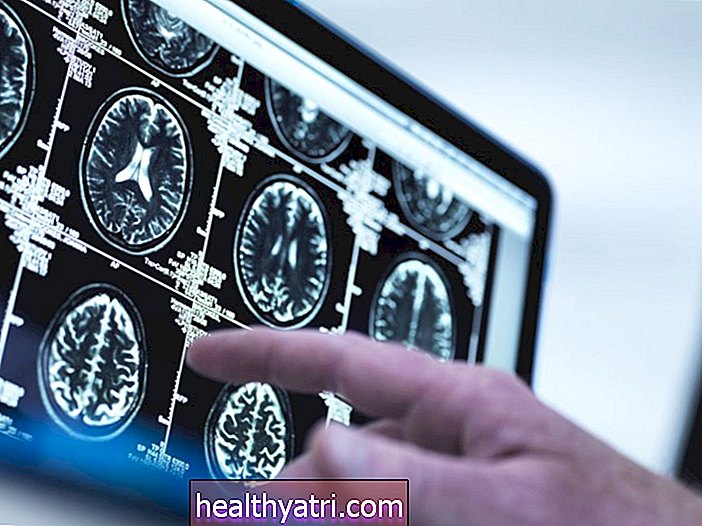
A imagem incluirá raios-x simples para localizar alterações articulares específicas para PsA e imagem por ressonância magnética (MRI) para fornecer imagens detalhadas das mãos e tecidos moles em todo o corpo. A ressonância magnética também pode verificar se há problemas nos ligamentos e tendões dos pés e na região lombar.
Os testes de laboratório podem incluir exames de sangue para descartar outras condições. Por exemplo, um exame de sangue com fator reumatóide usado para diagnosticar a artrite reumatóide pode descartar APs.
Tratamento
Os tratamentos para pessoas com doença psoriásica incluem medicamentos anti-reumáticos modificadores da doença (DMARDs) e biológicos.
Os DMARDs podem aliviar os sintomas mais graves da doença psoriásica e tentar retardar ou interromper os danos nas articulações e nos tecidos e a progressão da doença. DMARDs, como Arava (leflunomida), Trexall (metotrexato) e drogas antimaláricas, isto é, Plaquenil (hidroxicloroquina), podem suprimir o sistema imunológico e interromper a inflamação. Os efeitos colaterais mais comuns dos DMARDs incluem erupção cutânea, perda temporária de cabelo, perda de peso, danos ao fígado e sintomas gastrointestinais, incluindo náuseas e dor abdominal.
Os produtos biológicos incluem drogas que bloqueiam uma substância chamada fator de necrose tumoral (TNF), que é conhecido por causar inflamação. Esses medicamentos são caros e os médicos só os prescrevem quando outros tratamentos não funcionam. Os produtos biológicos usados para tratar a doença psoriásica incluem Enbrel (etanercepte), Humira (adalimumabe), Orencia (abatacepte), Remicade (infliximabe) e Simponi (golimumabe). Os efeitos colaterais podem incluir hematomas no local, aumento da suscetibilidade a infecções, diarreia e náuseas. Os produtos biológicos usados para tratar a psoríase agora também vão além dos inibidores de TNF.
Seu médico também pode prescrever tratamentos que se concentrem em uma condição ou outra. Por exemplo, medicamentos tópicos podem tratar os sintomas de pele, enquanto os antiinflamatórios não esteroides (AINEs) podem aliviar a dor e a inflamação.
Uma palavra de Verywell
Viver com a doença psoriásica pode ser estressante, por isso é importante tomar as medidas necessárias para controlar os sintomas e manter a qualidade de vida. E embora não haja cura para a doença psoriásica, os pesquisadores continuam a estudar a complexa relação entre o sistema imunológico e a doença psoriásica na busca pelo desenvolvimento de novas terapias para acabar com a inflamação e as respostas anormais do sistema imunológico. Nesse ínterim, a doença é tratável e controlável. Além de tomar seus medicamentos, é importante ter um estilo de vida saudável, que inclui uma alimentação balanceada, não fumar, controlar o estresse e evitar traumas na pele, articulações e ossos.
Quão comum é a artrite psoriática em pacientes com psoríase?

















.jpg)